Đồng Phục Phòng Mổ Đạt Chuẩn Vô Trùng Cần Những Yếu Tố Gì?
Cần đáp ứng đồng thời các tiêu chuẩn về kiểm soát nhiễm khuẩn, chất liệu y khoa, thiết kế công thái học và quy trình sử dụng vô trùng. Đồng phục trong khu phẫu thuật không chỉ để che phủ cơ thể hay nhận diện ekip, mà còn hoạt động như một lớp hàng rào kỹ thuật giúp hạn chế phát tán vi sinh vật, tế bào da, bụi vải, giọt bắn và dịch cơ thể vào môi trường mổ.
Một hệ thống trang phục đạt chuẩn thường bao gồm áo scrub, quần scrub, mũ trùm tóc, khẩu trang phẫu thuật, bao giày và áo choàng vô trùng. Mỗi thành phần cần được lựa chọn theo mức độ tiếp xúc với trường mổ, nguy cơ phơi nhiễm và yêu cầu vô khuẩn của từng khu vực như tiền mê, phòng mổ, hồi tỉnh. Chất liệu nên ưu tiên vải polyester y khoa mật độ cao hoặc vải pha chuyên dụng, ít xù lông, ít bám bụi, có khả năng kháng khuẩn, chống tĩnh điện, chống thấm nhẹ, nhanh khô và chịu được nhiều chu kỳ giặt hấp tiệt khuẩn.
Bên cạnh vật liệu, thiết kế cũng giữ vai trò quan trọng: form vừa vặn, không quá bó hoặc quá rộng, ít đường may nổi, hạn chế túi ngoài, hỗ trợ vận động linh hoạt trong ca mổ kéo dài. Màu xanh lá, xanh dương được ưu tiên vì giúp giảm mỏi mắt, tăng tương phản thị giác và tạo cảm giác an toàn. Việc thay mới đúng thời điểm, mặc – tháo đúng quy trình và không dùng lẫn với scrub thông thường là điều kiện cần để duy trì an toàn phẫu thuật. Trong môi trường bệnh viện, đồng phục y tế cần được xem như một phần của hệ thống kiểm soát nhiễm khuẩn, không chỉ là trang phục nhận diện. Chất liệu, kiểu dáng, màu sắc và quy trình sử dụng đều ảnh hưởng đến mức độ an toàn cho nhân viên y tế, bệnh nhân và khu vực điều trị.

Đồng phục phòng mổ đạt chuẩn vô trùng là gì trong quy trình kiểm soát nhiễm khuẩn
Trong hệ thống kiểm soát nhiễm khuẩn bệnh viện, đồng phục phòng mổ đạt chuẩn vô trùng được xem như một “hàng rào kỹ thuật” có tính quyết định, nằm giữa môi trường phẫu thuật đã được kiểm soát và các nguồn vi sinh vật từ nhân viên y tế, người bệnh, không khí, bề mặt và hệ thống thông khí. Khác với đồng phục thông thường vốn chỉ đáp ứng nhu cầu che phủ và nhận diện, đồng phục phòng mổ được thiết kế dựa trên các tiêu chí vi sinh, vật liệu học, công thái học và khả năng chịu quy trình xử lý nhiệt – hóa chất lặp lại. Mục tiêu là giảm tối đa nguy cơ nhiễm khuẩn vết mổ (SSI – Surgical Site Infection) và lây nhiễm chéo trong khu phẫu thuật, phù hợp với các khuyến cáo của WHO, CDC và các hướng dẫn kiểm soát nhiễm khuẩn quốc gia.
Trong chuỗi quy trình kiểm soát nhiễm khuẩn, đồng phục phòng mổ nằm ở lớp bảo vệ trung gian giữa da, quần áo cá nhân của nhân viên y tế và lớp áo choàng phẫu thuật vô trùng. Lớp trung gian này có vai trò giảm phát tán tế bào da, mồ hôi, vi sinh vật thường trú và tạm trú từ cơ thể nhân viên y tế ra môi trường. Hệ thống đồng phục phối hợp chặt chẽ với các biện pháp khác như: vệ sinh tay ngoại khoa đúng kỹ thuật, khử khuẩn da vùng mổ, kiểm soát luồng khí phòng mổ (áp lực dương, số lần trao đổi khí/giờ), tiệt khuẩn dụng cụ, vệ sinh bề mặt – sàn – trần, quản lý ra vào phòng mổ, để tạo nên một chuỗi an toàn liên tục. Bất kỳ mắt xích nào trong chuỗi, bao gồm cả đồng phục, nếu không đạt chuẩn đều có thể làm tăng tỷ lệ nhiễm khuẩn bệnh viện và phá vỡ cân bằng vi sinh trong phòng mổ.
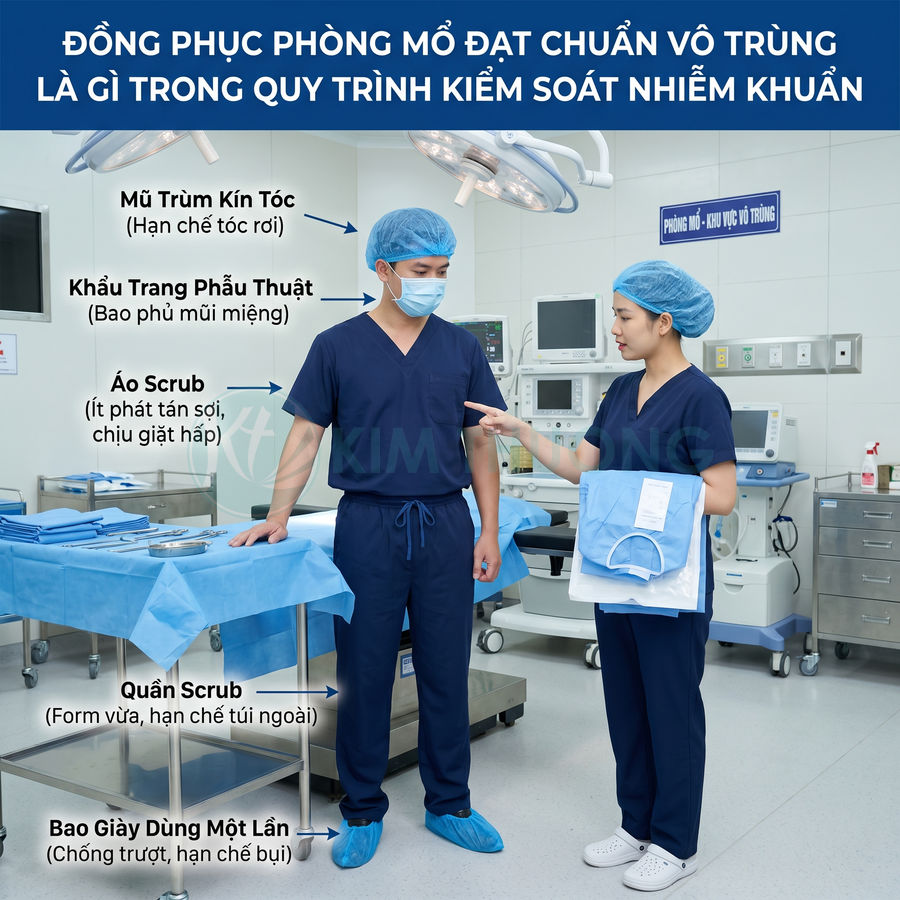
Đồng phục phòng mổ đạt chuẩn vô trùng không chỉ là vấn đề thẩm mỹ hay nhận diện chuyên môn, mà là một yêu cầu mang tính khoa học – kỹ thuật, được xây dựng dựa trên bằng chứng về:
- Mức độ phát tán vi sinh từ da, tóc, đường hô hấp và quần áo nhân viên y tế trong các thao tác khác nhau (đi lại, cúi, xoay người, nâng tay).
- Đặc tính phát tán sợi vải (linting), kích thước hạt sợi, khả năng mang theo vi khuẩn bám trên sợi vải và thời gian lơ lửng trong không khí.
- Khả năng giữ – thấm – truyền dịch (máu, dịch cơ thể, dung dịch rửa), bao gồm cả hiện tượng “wicking” làm lan truyền vi sinh qua lớp vải.
- Khả năng chịu được quy trình giặt, sấy, hấp, khử khuẩn lặp lại nhiều chu kỳ mà vẫn duy trì cấu trúc sợi, độ bền màu, độ kín vi sinh.
- Tác động đến tâm lý, sự thoải mái, nhiệt độ cơ thể, mức độ mệt mỏi và hiệu suất làm việc của ekip phẫu thuật trong các ca kéo dài.
Do đó, hiểu đúng khái niệm và tiêu chuẩn của đồng phục phòng mổ là nền tảng để xây dựng quy trình, lựa chọn vật liệu (cotton pha polyester, vải dệt chặt, vải không dệt, vải có phủ màng vi lọc), thiết kế form dáng và quy định sử dụng – xử lý sau sử dụng phù hợp cho từng cơ sở y tế, từng loại phòng mổ (thường quy, chấn thương chỉnh hình, ghép tạng, tim mạch).
Thành phần đồng phục phòng mổ: áo scrub, quần, mũ, khẩu trang, bao giày, áo choàng phẫu thuật
Đồng phục phòng mổ đạt chuẩn vô trùng là một hệ thống gồm nhiều thành phần phối hợp, mỗi thành phần đảm nhiệm một vai trò bảo vệ khác nhau, tạo nên lớp chắn nhiều tầng giữa nguồn vi sinh và trường mổ.
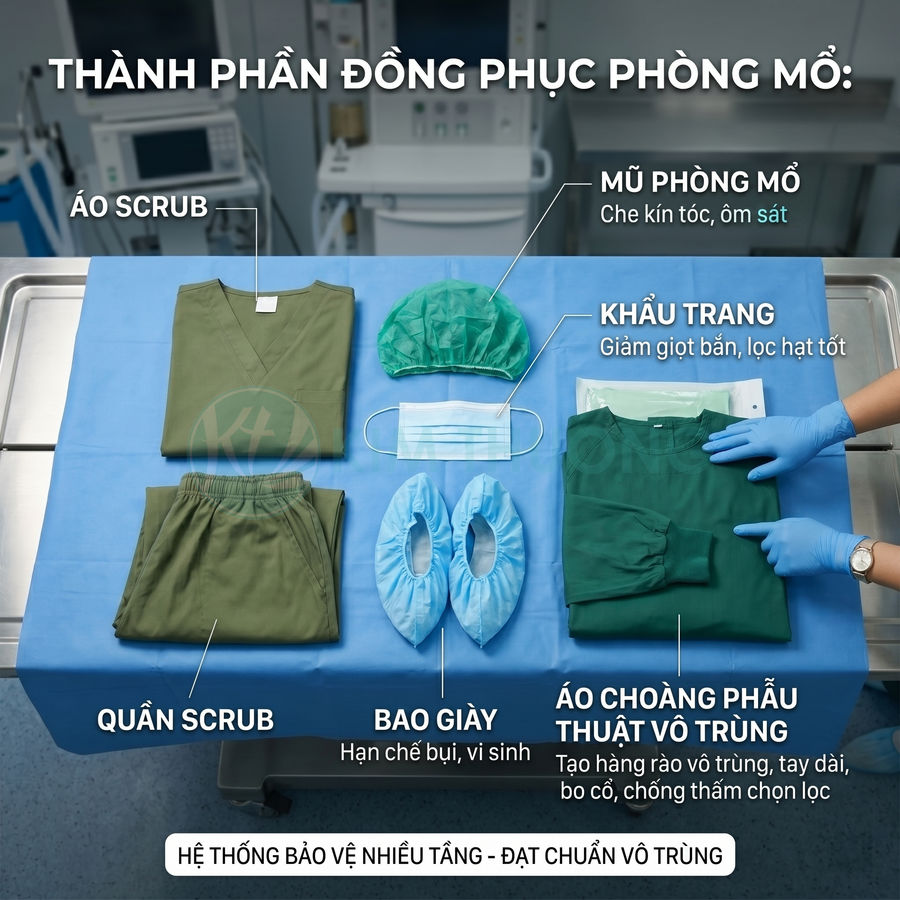
Các thành phần cơ bản bao gồm:
- Áo scrub phòng mổ: Áo cổ chữ V hoặc cổ tròn kín, tay ngắn hoặc tay lửng, form rộng vừa để không cản trở vận động nhưng cũng không quá rộng gây quệt vào bề mặt. Chất liệu ưu tiên dệt chặt, ít xù lông, ít phát tán sợi, bề mặt phẳng, hạn chế bám bụi. Áo scrub là lớp tiếp xúc trực tiếp với cơ thể nhân viên y tế, nằm dưới áo choàng phẫu thuật vô trùng, có nhiệm vụ giảm phát tán tế bào da, hấp thu mồ hôi ở mức vừa phải nhưng không giữ ẩm kéo dài, tránh tạo môi trường thuận lợi cho vi khuẩn phát triển.
- Quần scrub: Quần ống đứng, không quá bó để tránh rách khi vận động mạnh, không quá rộng để không quét sàn hoặc vướng vào thiết bị. Thường sử dụng dây rút hoặc thun bản rộng để cố định, hạn chế tối đa túi ngoài nhằm giảm tích tụ bụi, vi sinh và vật dụng cá nhân. Quần scrub giúp che phủ phần thân dưới, giảm phát tán tế bào da và sợi vải từ vùng chân, đùi, đặc biệt khi di chuyển trong phòng mổ.
- Mũ phòng mổ: Mũ trùm kín tóc, che phủ toàn bộ da đầu và phần lớn vùng tai, hạn chế tối đa tóc, gàu, tế bào da đầu rơi ra. Có thể là mũ dùng lại bằng vải y khoa dệt chặt hoặc mũ dùng một lần bằng vật liệu không dệt (non-woven) có khả năng lọc hạt tốt. Đối với phẫu thuật chấn thương chỉnh hình hoặc phẫu thuật cấy ghép, thường ưu tiên mũ bao trùm rộng hơn, ôm sát vùng trán – gáy để giảm phát tán hạt mang vi khuẩn.
- Khẩu trang y tế hoặc khẩu trang phẫu thuật: Che kín mũi, miệng, ôm sát hai bên má và cằm, có thanh nẹp mũi để giảm khe hở. Khẩu trang đạt chuẩn phải có hiệu suất lọc vi khuẩn (BFE) và hạt (PFE) cao, khả năng chống bắn giọt ở mức phù hợp với loại phẫu thuật. Chức năng chính là giảm phát tán giọt bắn, khí dung chứa vi khuẩn từ đường hô hấp nhân viên y tế vào môi trường phòng mổ, đồng thời bảo vệ nhân viên khỏi giọt bắn từ người bệnh.
- Bao giày hoặc ủng phòng mổ: Che phủ giày dép, hạn chế mang bụi bẩn, vi sinh từ hành lang, khu vực công cộng vào khu phẫu thuật. Vật liệu cần có độ bền xé, chống trượt tốt để đảm bảo an toàn khi sàn ướt hoặc có dịch. Một số cơ sở sử dụng giày phòng mổ chuyên dụng có thể khử khuẩn, kết hợp bao giày dùng một lần trong các ca phẫu thuật nguy cơ cao hoặc khi có nguy cơ bắn văng nhiều dịch cơ thể.
- Áo choàng phẫu thuật vô trùng: Mặc ngoài áo scrub, là lớp bảo vệ trực tiếp trong vùng vô khuẩn quanh trường mổ. Áo choàng có tay dài, bo cổ tay bằng thun hoặc dệt kim, chất liệu chống thấm chọn lọc (chống thấm vùng ngực, tay, vùng gần trường mổ; có thể thấm ở vùng ít nguy cơ để tăng thoáng khí). Áo choàng được tiệt khuẩn bằng hấp hơi nước bão hòa hoặc EO, đóng gói vô trùng, chỉ mở ngay trước khi phẫu thuật. Một số loại áo choàng cao cấp có thêm lớp màng vi lọc để giảm thấm dịch và thấm vi khuẩn trong các ca phẫu thuật nhiều máu, thời gian dài.
Bảng tổng quan các thành phần đồng phục phòng mổ và chức năng chính:
| Thành phần | Vị trí sử dụng | Chức năng kiểm soát nhiễm khuẩn | Đặc điểm bắt buộc |
|---|---|---|---|
| Áo scrub | Thân trên | Giảm phát tán tế bào da, sợi vải từ thân trên | Ít xù lông, ít bụi, thấm hút vừa, chịu giặt hấp |
| Quần scrub | Thân dưới | Hạn chế phát tán từ vùng chân, đùi | Form vừa, không quét sàn, ít túi ngoài |
| Mũ phòng mổ | Đầu, tóc | Ngăn tóc, gàu, tế bào da đầu rơi vào trường mổ | Che kín tóc, ôm sát, không hở vùng đỉnh đầu |
| Khẩu trang | Mũi, miệng | Giảm giọt bắn, khí dung từ đường hô hấp | Lọc tốt, ôm sát, thay sau mỗi ca mổ |
| Bao giày | Bàn chân, giày dép | Hạn chế mang bụi, vi sinh từ ngoài vào | Chống trượt, dùng một lần hoặc khử khuẩn được |
| Áo choàng phẫu thuật | Toàn thân trên, tay | Tạo hàng rào vô trùng quanh trường mổ | Tiệt khuẩn, chống thấm chọn lọc, tay dài, bo cổ tay |
Vai trò đồng phục vô trùng trong giảm nhiễm khuẩn bệnh viện và an toàn phẫu thuật
Đồng phục phòng mổ đạt chuẩn vô trùng góp phần trực tiếp vào việc giảm nhiễm khuẩn vết mổ, một trong những biến chứng thường gặp, làm tăng thời gian nằm viện, chi phí điều trị và tỷ lệ tử vong sau phẫu thuật. Nhiều nghiên cứu cho thấy, da và quần áo nhân viên y tế là nguồn phát tán đáng kể vi khuẩn vào không khí phòng mổ, đặc biệt khi di chuyển, thay đổi tư thế, hoặc trong các ca phẫu thuật kéo dài trên 2 giờ. Mỗi lần cử động có thể giải phóng hàng nghìn tế bào da mang vi khuẩn, bám trên sợi vải và phát tán vào không khí. Đồng phục được thiết kế đúng chuẩn, sử dụng vật liệu dệt chặt, ít linting, giúp giảm lượng vi sinh phát tán, từ đó giảm mật độ vi khuẩn trong không khí và trên bề mặt gần trường mổ.

Đồng phục vô trùng còn đóng vai trò bảo vệ an toàn cho nhân viên y tế trước nguy cơ phơi nhiễm với máu, dịch cơ thể, hóa chất, và tác nhân sinh học. Khi kết hợp với áo choàng phẫu thuật, găng tay, kính bảo hộ, tấm che mặt, đồng phục tạo nên một lớp chắn nhiều tầng, giảm nguy cơ tiếp xúc trực tiếp với tác nhân gây bệnh qua da, niêm mạc và quần áo cá nhân. Điều này đặc biệt quan trọng trong các ca phẫu thuật có nguy cơ cao như: phẫu thuật cấp cứu chấn thương, phẫu thuật bệnh nhân nhiễm HIV, viêm gan virus B, C, lao, hoặc các bệnh truyền nhiễm mới nổi. Vật liệu đồng phục cần duy trì tính toàn vẹn cơ học trong suốt ca mổ, không rách, không thấm ngược, để hạn chế tối đa phơi nhiễm nghề nghiệp.
Về mặt an toàn phẫu thuật, đồng phục đạt chuẩn giúp ekip phẫu thuật duy trì sự tập trung và hiệu suất làm việc trong thời gian dài. Chất liệu thoáng khí, thấm hút mồ hôi hợp lý, trọng lượng vải vừa phải, form dáng hỗ trợ vận động vùng vai – khuỷu – hông, màu sắc trung tính (xanh lá, xanh dương) giúp giảm mỏi mắt khi nhìn lâu vào trường mổ có nhiều máu. Sự thoải mái về nhiệt và cơ học làm giảm mệt mỏi thể chất, giảm căng thẳng tâm lý, hạn chế hành vi vô thức như kéo áo, chỉnh mũ, sờ mặt – những hành vi có thể phá vỡ hàng rào vô khuẩn. Khi nhân viên y tế ít bị phân tâm bởi cảm giác khó chịu từ đồng phục, họ có thể tập trung hơn vào thao tác chuyên môn, giảm sai sót trong phẫu thuật và cải thiện kết cục người bệnh.
Phân biệt đồng phục phòng mổ với scrub khám bệnh và đồng phục ICU
Nhiều cơ sở y tế có xu hướng sử dụng chung hoặc nhầm lẫn giữa scrub phòng mổ, scrub khám bệnh và đồng phục ICU, dẫn đến giảm hiệu quả kiểm soát nhiễm khuẩn và tăng nguy cơ mang vi sinh từ khu vực này sang khu vực khác. Việc phân biệt rõ ràng là cần thiết để xây dựng quy định sử dụng, giặt là, luân chuyển và lưu trữ phù hợp.

Các điểm khác biệt chính:
- Scrub phòng mổ:
- Được sử dụng trong khu vực vô trùng hoặc bán vô trùng (khu tiền mê, phòng mổ, khu hồi tỉnh gần phòng mổ), có kiểm soát ra vào và thay đổi trang phục bắt buộc.
- Chất liệu ưu tiên ít phát tán sợi vải, dệt chặt, chịu được giặt hấp ở nhiệt độ cao, có thể tích hợp tính năng kháng khuẩn hoặc chống tĩnh điện để giảm bám bụi, bám hạt.
- Quy định thay trước và sau mỗi ca mổ hoặc khi ẩm, bẩn; không mặc ra khỏi khu phẫu thuật, không sử dụng cho các hoạt động ngoài bệnh viện để tránh mang vi sinh vào – ra.
- Scrub khám bệnh:
- Dùng trong phòng khám, khoa nội trú, khu vực không yêu cầu vô trùng cao như phòng mổ, chủ yếu nhằm đảm bảo sạch và chuyên nghiệp.
- Chất liệu có thể mềm, thoáng, ưu tiên sự thoải mái, nhưng không nhất thiết phải chịu được hấp tiệt khuẩn liên tục; yêu cầu về kiểm soát linting thấp hơn.
- Quy định thay ít thường xuyên hơn (1 lần/ngày hoặc khi bẩn), có thể mặc di chuyển giữa các khu lâm sàng, tuy nhiên vẫn cần tách biệt với trang phục ngoài bệnh viện.
- Đồng phục ICU:
- Dùng trong khoa hồi sức tích cực, nơi có nguy cơ nhiễm khuẩn cao, nhiều thủ thuật xâm lấn, nhưng không phải môi trường phẫu thuật vô trùng tuyệt đối.
- Ưu tiên chất liệu dễ giặt, thoáng khí, có thể kháng khuẩn, chịu được khử khuẩn thường xuyên; yêu cầu về phát tán sợi vải ở mức trung bình – cao nhưng không khắt khe như phòng mổ.
- Có thể kết hợp áo choàng dùng một lần, phương tiện phòng hộ cá nhân tăng cường khi chăm sóc bệnh nhân cách ly, bệnh nhân đa kháng thuốc hoặc bệnh truyền nhiễm.
Bảng so sánh nhanh:
| Tiêu chí | Scrub phòng mổ | Scrub khám bệnh | Đồng phục ICU |
|---|---|---|---|
| Môi trường sử dụng | Phòng mổ, tiền mê, hồi tỉnh gần mổ | Phòng khám, khoa nội trú | Khoa hồi sức tích cực |
| Yêu cầu vô trùng | Rất cao, liên quan trực tiếp vết mổ | Trung bình, chủ yếu sạch | Cao, nhưng không như phòng mổ |
| Kiểm soát sợi vải | Rất nghiêm ngặt, ít xù lông | Ít nghiêm ngặt hơn | Trung bình – cao |
| Chu kỳ thay trong ngày | Trước/sau mỗi ca mổ hoặc khi bẩn | 1 lần/ngày hoặc khi bẩn | 1–2 lần/ngày hoặc khi bẩn |
| Giặt hấp tiệt khuẩn | Bắt buộc theo quy trình chuẩn | Giặt thông thường hoặc công nghiệp | Giặt công nghiệp, có thể khử khuẩn |
Tiêu chuẩn vô trùng bắt buộc của đồng phục phòng mổ theo môi trường phẫu thuật
Đồng phục phòng mổ phải được thiết kế như một “hàng rào” kiểm soát nhiễm khuẩn chủ động, kết hợp giữa đặc tính vật liệu, quy trình sử dụng và phân vùng môi trường phẫu thuật. Về vật liệu, vải cần có cấu trúc dệt chặt, ít phát tán sợi – bụi, có thể tích hợp xử lý kháng khuẩn, chống tĩnh điện và chịu được chu kỳ giặt – tiệt khuẩn lặp lại mà không suy giảm tính năng. Về sử dụng, đồng phục phải được thay mới theo ca, theo mức độ phơi nhiễm và luôn gắn với kỹ thuật mặc – tháo đúng chuẩn để tránh nhiễm bẩn chéo. Về không gian, cần quy định rõ phạm vi dùng riêng cho khu tiền mê, phòng mổ, khu hồi tỉnh, bảo đảm đồng phục luôn phù hợp mức độ vô trùng từng vùng.
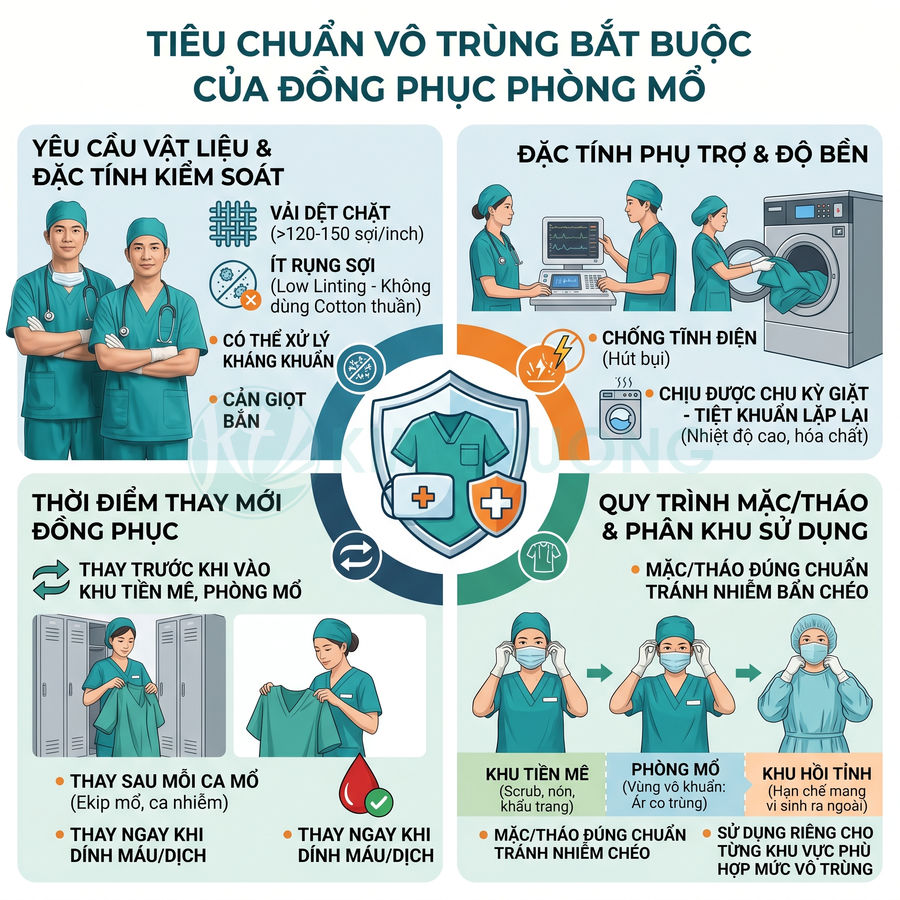
Yêu cầu về kiểm soát vi sinh, hạn chế phát tán sợi vải và bụi hạt
Đồng phục phòng mổ đạt chuẩn vô trùng phải đáp ứng đồng thời ba nhóm yêu cầu cốt lõi: kiểm soát vi sinh, kiểm soát hạt bụi – sợi vải, và tương thích với quy trình tiệt khuẩn – giặt là y tế. Mục tiêu chuyên môn là giảm tối đa lượng vi khuẩn thường trú và vi khuẩn vãng lai, cũng như các hạt mang vi khuẩn (skin scales, lint, aerosol) phát tán từ cơ thể nhân viên y tế vào không khí, bề mặt, dụng cụ và vùng trường mổ.

Các yêu cầu chính, xét theo góc độ vi sinh – vật liệu – quy trình:
- Giảm phát tán vi sinh từ da và quần áo bên trong:
- Vải có cấu trúc dệt chặt, mật độ sợi cao (thường > 120–150 sợi/inch), hạn chế tối đa hiện tượng “strike-through” vi sinh xuyên qua từ lớp quần áo bên trong hoặc từ da.
- Ưu tiên vải dệt trơn (plain weave) hoặc dệt satin y khoa, hạn chế lỗ rỗng giữa các sợi, giúp giảm lưu thông vi sinh qua bề mặt vải khi có chênh lệch áp lực.
- Có thể tích hợp xử lý kháng khuẩn bề mặt (ví dụ hoàn tất với hợp chất bạc, ammonium bậc bốn, hoặc các polymer kháng khuẩn) nhằm ức chế sự nhân lên của vi khuẩn trên bề mặt vải giữa các chu kỳ giặt, đặc biệt trong môi trường ẩm, ấm của phòng mổ.
- Khả năng cản giọt bắn kích thước lớn (splash resistance) ở mức nhất định, giúp giảm nguy cơ vi sinh bám dính sâu vào cấu trúc sợi.
- Hạn chế phát tán sợi vải và bụi hạt:
- Vải ít xù lông, ít rụng sợi khi cọ xát, gấp, giặt, sấy ở tốc độ cao. Trong thực hành, cần ưu tiên các loại vải đã được kiểm nghiệm “low linting” theo các phương pháp test phát tán hạt (particle shedding test) trong điều kiện luồng khí mô phỏng phòng mổ.
- Không sử dụng vải cotton thuần dễ xơ, dễ bung sợi trong môi trường khô, có luồng khí áp lực dương. Cotton thuần tuy thấm hút tốt nhưng tạo nhiều hạt xơ (lint) mang theo vi khuẩn da, làm tăng tải lượng hạt trong không khí vùng trường mổ.
- Ưu tiên vải polyester y khoa mật độ cao hoặc vải pha polyester–cotton có xử lý chống xù, chống rụng sợi. Polyester filament liên tục (continuous filament) giúp giảm đáng kể lượng hạt sợi tách ra khi ma sát.
- Đối với các bệnh viện có yêu cầu cao, có thể sử dụng vải có lớp màng vi sợi (microfilament) hoặc cấu trúc đa lớp, trong đó lớp ngoài chịu mài mòn, lớp trong tăng cản hạt và vi sinh.
- Không tạo điện tích tĩnh gây hút bụi:
- Cân nhắc vải có tính chống tĩnh điện hoặc pha sợi dẫn điện nhẹ (ví dụ sợi carbon, sợi kim loại mảnh) phân bố dạng lưới mịn trong cấu trúc vải. Điều này giúp phân tán điện tích, giảm hiện tượng hút bụi, sợi vải, và hạt mang vi khuẩn từ môi trường xung quanh lên bề mặt đồng phục.
- Đặc biệt quan trọng trong phòng mổ có nhiều thiết bị điện tử, monitor, máy gây mê, nơi ma sát và luồng khí có thể làm tăng tích điện tĩnh, kéo theo bụi và vi sinh đến gần vùng phẫu trường.
- Khả năng chịu được quy trình giặt – khử khuẩn:
- Không bị biến dạng, co rút, rách, xù lông mạnh sau nhiều chu kỳ giặt ở nhiệt độ cao (thường 60–75°C hoặc cao hơn tùy quy trình), có sử dụng hóa chất tẩy rửa, khử khuẩn, trung hòa.
- Không mất tính năng kháng khuẩn (nếu có) sau số lần giặt được khuyến cáo. Nhà sản xuất cần công bố rõ số chu kỳ giặt mà hiệu quả kháng khuẩn vẫn duy trì trong ngưỡng chấp nhận được.
- Chịu được sấy nhiệt, ủi nhiệt độ cao hoặc xử lý hơi nước bão hòa mà không làm suy giảm đáng kể độ bền cơ học, độ kín sợi, và tính năng chống tĩnh điện.
- Không giải phóng hóa chất độc hại sau nhiều lần giặt, đảm bảo an toàn sinh học và an toàn da liễu cho nhân viên y tế khi tiếp xúc kéo dài.
Trong môi trường phẫu thuật, nơi có hệ thống thông khí áp lực dương, luồng khí một chiều (laminar flow) và các bộ lọc HEPA, mọi hạt bụi và sợi vải phát tán từ đồng phục đều có thể bị cuốn theo dòng khí đến vùng trường mổ, bề mặt dụng cụ, hoặc vết mổ hở. Vì vậy, việc lựa chọn vải và thiết kế đồng phục phải dựa trên các thử nghiệm định lượng về phát tán hạt, khả năng cản vi sinh, và tương thích với hệ thống thông khí, thay vì chỉ dựa trên cảm nhận chủ quan về độ dày, độ nặng hay độ bền cơ học.
Tiêu chuẩn thay mới trước sau ca mổ và quy trình mặc tháo đúng chuẩn
Đồng phục phòng mổ chỉ phát huy hiệu quả vô trùng khi được sử dụng đúng quy trình và đúng bối cảnh kiểm soát nhiễm khuẩn. Hai yếu tố trọng tâm là tần suất thay mới và kỹ thuật mặc – tháo để tránh tự làm nhiễm bẩn chéo giữa nhân viên, môi trường và người bệnh.
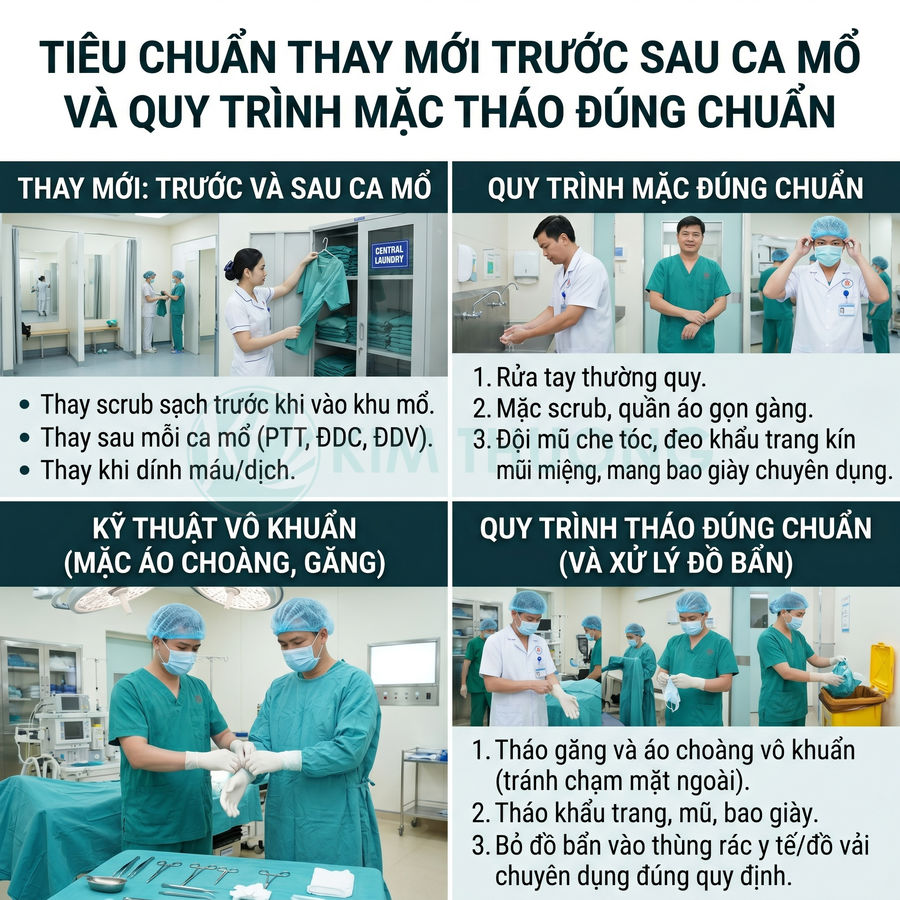
Nguyên tắc thay mới, cần được chuẩn hóa thành quy định nội bộ:
- Thay đồng phục scrub sạch trước khi vào khu tiền mê hoặc phòng mổ, không sử dụng đồng phục đã mặc ở khu ngoại trú, khoa nội trú, ICU hoặc các khu có nguy cơ nhiễm khuẩn cao khác. Scrub phải được cung cấp từ hệ thống giặt là trung tâm, đóng gói hoặc lưu trữ trong khu sạch.
- Thay sau mỗi ca mổ đối với:
- Bác sĩ phẫu thuật, điều dưỡng dụng cụ, điều dưỡng vòng trong – những người tiếp xúc gần với trường mổ, dụng cụ, và vùng vết mổ.
- Các ca phẫu thuật nhiễm, bẩn, phẫu thuật cấp cứu có nguy cơ phơi nhiễm máu, dịch cơ thể, hoặc phẫu thuật đường tiêu hóa, tiết niệu, hô hấp dưới.
- Thay ngay khi đồng phục dính máu, dịch, hóa chất dù đang trong ca mổ, nếu có thể thay an toàn mà không ảnh hưởng đến tiến trình phẫu thuật. Đồng phục dính dịch là nguồn mang vi sinh và có thể làm tăng nguy cơ phơi nhiễm cho nhân viên.
- Không mặc đồng phục phòng mổ ra khỏi khu phẫu thuật, không sử dụng làm đồng phục thường trực ở khu khác, tránh mang vi sinh từ phòng mổ ra cộng đồng hoặc ngược lại.
Quy trình mặc – tháo cơ bản, cần được huấn luyện định kỳ:
- Vào khu thay đồ sạch, thực hiện rửa tay thường quy bằng xà phòng hoặc dung dịch rửa tay có cồn trước khi chạm vào scrub sạch, mũ, khẩu trang.
- Mặc áo và quần scrub đúng kích cỡ, sau đó đội mũ trùm tóc che kín toàn bộ tóc và vùng tai, đeo khẩu trang che kín mũi – miệng, mang bao giày hoặc giày chuyên dụng trong khu mổ. Đảm bảo không để lộ quần áo cá nhân ra ngoài scrub.
- Trước khi vào phòng mổ và tham gia trực tiếp phẫu thuật, thực hiện rửa tay ngoại khoa theo thời gian và kỹ thuật quy định, sau đó mới mặc áo choàng phẫu thuật vô trùng và mang găng tay vô trùng bằng kỹ thuật “closed gloving” hoặc “open gloving” chuẩn.
- Sau ca mổ, tháo áo choàng và găng tay vô trùng theo kỹ thuật vô khuẩn, tránh để mặt ngoài áo choàng và găng chạm vào da hoặc quần áo bên trong. Bỏ vào thùng rác y tế hoặc thùng đồ vải bẩn đúng quy định phân loại.
- Rời phòng mổ, tháo khẩu trang, mũ, bao giày theo thứ tự hạn chế chạm tay vào vùng mặt. Cuối cùng mới tháo scrub và cho vào túi vải bẩn chuyên dụng, không đặt trực tiếp lên sàn hoặc bề mặt sạch.
Tuân thủ quy trình này giúp giảm thiểu việc tay, mặt, hoặc quần áo cá nhân tiếp xúc với bề mặt đồng phục đã nhiễm bẩn, hạn chế mang vi sinh ra khỏi khu phẫu thuật, đồng thời bảo vệ nhân viên y tế khỏi phơi nhiễm với máu, dịch và tác nhân gây bệnh lây truyền qua đường tiếp xúc, giọt bắn hoặc khí dung.
Quy định sử dụng riêng theo khu tiền mê, phòng mổ, khu hồi tỉnh
Khu phẫu thuật thường được chia thành nhiều vùng với mức độ yêu cầu vô trùng khác nhau: khu tiền mê, phòng mổ, khu hồi tỉnh, và các hành lang phụ trợ. Đồng phục phòng mổ cần được quy định sử dụng phù hợp với từng khu để tối ưu kiểm soát nhiễm khuẩn, đồng thời đảm bảo tính hợp lý về chi phí và nguồn lực.

- Khu tiền mê:
- Nhân viên y tế mặc scrub phòng mổ, mũ, khẩu trang khi tiếp xúc gần với người bệnh chuẩn bị phẫu thuật, đặc biệt trong các thao tác đặt đường truyền, gây tê vùng, hoặc can thiệp xâm lấn trước mổ.
- Có thể chưa cần áo choàng vô trùng nếu không thực hiện thủ thuật xâm lấn, nhưng phải đảm bảo không mang đồng phục từ khu bẩn (khoa nhiễm, ICU, cấp cứu) vào khu tiền mê để tránh đưa thêm vi sinh vào chuỗi phẫu thuật sạch.
- Đồng phục sử dụng tại khu tiền mê nếu đã dính dịch tiết, máu, hoặc tiếp xúc gần với người bệnh nhiễm khuẩn cao cần được thay trước khi nhân viên vào phòng mổ chính.
- Phòng mổ:
- Là khu vực yêu cầu vô trùng cao nhất, nơi mọi yếu tố từ đồng phục, luồng khí, dụng cụ, đến hành vi di chuyển đều phải được kiểm soát chặt chẽ.
- Bác sĩ phẫu thuật, điều dưỡng dụng cụ, điều dưỡng vòng trong phải mặc scrub, mũ, khẩu trang, bao giày, áo choàng vô trùng, găng tay vô trùng khi vào vùng vô khuẩn (sterile field). Đồng phục bên trong phải được che phủ hoàn toàn bởi áo choàng trong suốt thời gian thao tác.
- Điều dưỡng vòng ngoài, kỹ thuật viên gây mê, kỹ thuật viên thiết bị có thể không cần áo choàng vô trùng nếu không vào vùng vô khuẩn, nhưng vẫn phải mặc scrub, mũ, khẩu trang, bao giày để hạn chế phát tán hạt và vi sinh vào không khí phòng mổ.
- Trong các phòng mổ có luồng khí một chiều, việc bố trí vị trí đứng của nhân viên, hướng luồng khí và loại vải đồng phục cần được xem xét đồng bộ để giảm tối đa hạt phát tán trôi dạt vào vùng phẫu trường.
- Khu hồi tỉnh:
- Nhân viên tiếp tục mặc scrub phòng mổ, mũ, khẩu trang để chăm sóc bệnh nhân sau mổ, vì người bệnh vẫn còn vết mổ, đường truyền, ống dẫn lưu – các cửa ngõ tiềm tàng cho nhiễm khuẩn bệnh viện.
- Có thể không cần áo choàng vô trùng nếu không thực hiện thủ thuật xâm lấn, nhưng khi làm các can thiệp như thay băng vết mổ lớn, xử lý dẫn lưu, cần bổ sung áo choàng và găng tay phù hợp mức độ vô khuẩn.
- Không sử dụng lại đồng phục đã dính máu, dịch trong phòng mổ để chăm sóc bệnh nhân hồi tỉnh. Đồng phục bẩn phải được thay trước khi nhân viên di chuyển sang khu hồi tỉnh hoặc khu khác.
- Khu hồi tỉnh thường là vùng “bán sạch”, do đó việc kiểm soát luồng di chuyển nhân viên, đồng phục và phương tiện vận chuyển bệnh nhân cần được quy định rõ để tránh mang vi sinh từ khu bẩn hơn (hành lang, khu chờ) vào khu này.
Việc phân định rõ ràng phạm vi sử dụng đồng phục theo từng khu vực, kết hợp với tiêu chuẩn vải, tần suất thay mới và quy trình mặc – tháo đúng chuẩn, là một phần quan trọng trong chiến lược kiểm soát nhiễm khuẩn bệnh viện, góp phần giảm tỷ lệ nhiễm khuẩn vết mổ và bảo vệ an toàn cho cả người bệnh lẫn nhân viên y tế.
Chất liệu đồng phục phòng mổ đáp ứng kháng khuẩn và giặt tiệt khuẩn liên tục
Chất liệu đồng phục phòng mổ cần đảm bảo đồng thời ba nhóm yêu cầu: kiểm soát nhiễm khuẩn, an toàn sinh học và độ bền trong vận hành thực tế. Trọng tâm là sử dụng vải polyester y khoa mật độ cao hoặc vải pha polyester–cotton/viscose được thiết kế chuyên biệt, giúp giảm phát tán xơ sợi, hạn chế bám bụi, chịu được giặt hấp công nghiệp lặp lại mà vẫn giữ form và màu. Các hoàn tất kháng khuẩn, chống tĩnh điện, chống thấm nhẹ và nhanh khô được áp dụng có kiểm soát, nhằm tăng khả năng cản vi sinh, giảm thấm dịch nhưng vẫn duy trì độ thoáng khí, sự thoải mái cho nhân viên y tế. Đồng thời, mọi thành phần hoàn tất phải đạt chuẩn an toàn sinh học, không gây kích ứng da và giữ hiệu quả sau nhiều chu kỳ xử lý.

Vải polyester y khoa mật độ cao giảm bám bụi và xơ sợi
Chất liệu là yếu tố cốt lõi quyết định khả năng vô trùng của đồng phục phòng mổ. Trong thực hành hiện đại, vải polyester y khoa mật độ cao được xem là lựa chọn ưu tiên nhờ khả năng giảm phát tán sợi vải, hạn chế bám bụi, và chịu được giặt hấp công nghiệp. Khác với polyester thông thường dùng trong may mặc dân dụng, polyester y khoa được thiết kế theo các tiêu chuẩn nghiêm ngặt về phát tán hạt, độ bền cơ học và ổn định kích thước trong điều kiện xử lý nhiệt – hóa chất lặp đi lặp lại.

Đặc điểm của vải polyester y khoa:
- Mật độ sợi cao: Cấu trúc dệt chặt (thường là dệt trơn hoặc twill với mật độ sợi dọc – ngang cao), lỗ vải nhỏ, giúp hạn chế vi sinh và hạt bụi xuyên qua. Mật độ sợi cao còn giúp giảm hiện tượng “shedding” – phát tán xơ sợi vào môi trường không khí phòng mổ, vốn là nguồn mang vi khuẩn quan trọng.
- Ít xù lông: Sợi polyester có bề mặt trơn, cấu trúc phân tử bền, ít gãy đứt khi chịu ma sát. Khi được kéo sợi filament liên tục hoặc microfilament, vải gần như không sinh xơ ngắn, nhờ đó giảm phát tán sợi khi cọ xát, gấp, giặt hoặc trong quá trình di chuyển của nhân viên y tế.
- Ít bám bụi: Bề mặt trơn, có thể được xử lý chống tĩnh điện bằng cách pha sợi dẫn điện (carbon, sợi kim loại mảnh) hoặc hoàn tất chống tĩnh điện bề mặt. Điều này giúp giảm tích điện và hiện tượng hút bụi, hạn chế bám các hạt mang vi khuẩn, tế bào da bong, sợi tóc… vốn có thể trở thành nguồn nhiễm khuẩn trong môi trường phẫu thuật.
- Chịu được nhiệt độ cao: Polyester y khoa được thiết kế để chịu được giặt ở 60–90°C tùy quy trình, kết hợp với chất tẩy rửa, chất khử khuẩn và sấy nóng. Một số hệ thống còn áp dụng hấp tiệt khuẩn (steam sterilization) ở nhiệt độ cao, yêu cầu vải không bị chảy, biến dạng hoặc suy giảm tính chất cơ học quá nhanh.
Trong thực tế, cấu trúc vải có thể là:
- Polyester filament 100% mật độ cao, dệt chặt, có sợi carbon chống tĩnh điện phân bố dạng lưới mịn.
- Polyester microfilament kết hợp hoàn tất chống thấm nhẹ, tăng khả năng cản dịch nhưng vẫn giữ được độ mềm rũ.
Tuy nhiên, polyester thuần có thể gây cảm giác nóng, bí nếu không được thiết kế và phối trộn hợp lý do khả năng thấm hút ẩm kém, dễ gây tích tụ mồ hôi trên bề mặt da. Do đó, nhiều nhà sản xuất sử dụng vải pha polyester – cotton hoặc polyester – viscose với tỷ lệ tối ưu (ví dụ 65/35 hoặc 70/30), kết hợp xử lý bề mặt để vừa đảm bảo tính vô trùng, vừa đảm bảo sự thoải mái cho người mặc.
Một số điểm chuyên môn khi lựa chọn vải pha:
- Tỷ lệ polyester cao giúp tăng độ bền, giảm co rút, giảm xù lông và tăng khả năng chịu giặt công nghiệp.
- Thành phần cotton hoặc viscose cải thiện khả năng thấm hút mồ hôi, tạo cảm giác mát, dễ chịu khi mặc trong thời gian dài dưới ánh đèn mổ và trong môi trường nhiệt độ ổn định.
- Hoàn tất chống xù, chống tĩnh điện và chống thấm nhẹ được áp dụng trên bề mặt để duy trì các tính năng kiểm soát nhiễm khuẩn mà không làm vải trở nên cứng, khó chịu.
Trong các bệnh viện áp dụng chuẩn kiểm soát nhiễm khuẩn nghiêm ngặt, vải polyester y khoa còn được kiểm tra theo các chỉ số như: lượng hạt phát tán (particle shedding), khả năng cản vi khuẩn (bacterial filtration), và độ bền sau số chu kỳ giặt hấp tiêu chuẩn. Những chỉ số này giúp bộ phận kiểm soát nhiễm khuẩn đánh giá khách quan mức độ phù hợp của chất liệu với khu vực phòng mổ, phòng thủ thuật vô khuẩn cao.
Vải kháng khuẩn, chống thấm nhẹ, nhanh khô sau hấp sấy tiệt trùng
Để nâng cao hiệu quả kiểm soát nhiễm khuẩn, nhiều loại vải đồng phục phòng mổ được xử lý kháng khuẩn bằng các công nghệ như: gắn ion bạc, kẽm, hoặc các hợp chất kháng khuẩn bền vững trên bề mặt sợi. Cơ chế thường gặp là gắn chất kháng khuẩn vào cấu trúc polymer hoặc phủ lớp hoàn tất bền liên kết, giúp ức chế sự phát triển của vi khuẩn, nấm men trên bề mặt vải giữa các chu kỳ giặt, đặc biệt trong môi trường ẩm, ấm của cơ thể.

Các yêu cầu quan trọng:
- Kháng khuẩn bền: Hiệu quả kháng khuẩn phải được duy trì sau nhiều chu kỳ giặt (ví dụ 50–100 chu kỳ), không chỉ tồn tại trong vài lần đầu. Điều này thường được đánh giá bằng các test chuẩn như AATCC 100, JIS L 1902… với tỷ lệ giảm khuẩn (log reduction) đạt mức yêu cầu. Lớp hoàn tất phải có liên kết hóa học hoặc cơ học đủ mạnh với sợi để không bị rửa trôi nhanh.
- Chống thấm nhẹ: Bề mặt vải có khả năng chống thấm nhẹ với giọt dịch nhỏ, mồ hôi, máu bắn tia, nhưng vẫn cho phép thoát hơi ẩm từ trong ra ngoài. Hoàn tất chống thấm thường là dạng water-repellent (đẩy nước) chứ không phải waterproof (chống nước tuyệt đối), nhằm tránh làm vải bí, giữ được độ thoáng khí cần thiết cho đồng phục scrub.
- Nhanh khô: Sau giặt và hấp sấy, vải phải khô nhanh, không giữ ẩm lâu, giảm nguy cơ phát triển vi sinh trong quá trình lưu kho. Polyester có ưu thế tự nhiên về khả năng thoát ẩm nhanh; khi kết hợp với cấu trúc dệt phù hợp và hoàn tất bề mặt, thời gian khô có thể rút ngắn đáng kể so với vải cotton thuần.
- An toàn sinh học: Chất kháng khuẩn sử dụng không được gây kích ứng da, không gây dị ứng, không giải phóng chất độc hại trong quá trình sử dụng và giặt hấp. Các hệ ion bạc, kẽm hoặc hợp chất hữu cơ phải đáp ứng các tiêu chuẩn an toàn sinh học, được kiểm nghiệm về độc tính cấp, bán trường diễn và khả năng gây mẫn cảm da.
Trong thực tế, đồng phục scrub thường không cần chống thấm mạnh như áo choàng phẫu thuật, nhưng khả năng chống thấm nhẹ giúp giảm thấm hút dịch nhỏ, hạn chế lan truyền vi sinh sâu vào lớp vải và giảm nguy cơ thấm ngược trở lại da. Sự cân bằng giữa chống thấm và thoáng khí là yếu tố quan trọng để đảm bảo cả an toàn và sự thoải mái, đặc biệt trong ca mổ kéo dài.
Một số điểm kỹ thuật thường được cân nhắc:
- Chọn hoàn tất kháng khuẩn có cơ chế tác động bề mặt, không xâm nhập sâu vào da, hạn chế nguy cơ rối loạn hệ vi sinh da.
- Đảm bảo lớp chống thấm không làm tăng đáng kể độ cứng vải, không gây tiếng sột soạt lớn khi di chuyển, tránh ảnh hưởng đến sự tập trung trong phòng mổ.
- Kiểm soát độ thoáng khí (air permeability) và khả năng truyền hơi ẩm (moisture vapor transmission) ở mức phù hợp với môi trường điều hòa, tránh quá bí hoặc quá mỏng.
Độ bền chất liệu sau nhiều chu kỳ giặt công nghiệp và hấp vô trùng
Đồng phục phòng mổ phải chịu được giặt công nghiệp với hóa chất tẩy rửa mạnh, nhiệt độ cao, sấy nóng, và có thể cả hấp tiệt khuẩn. Quy trình này thường bao gồm nhiều giai đoạn: tiền giặt, giặt chính với chất tẩy, trung hòa, xả, vắt, sấy và đôi khi là hấp tiệt trùng bằng hơi nước bão hòa. Mỗi giai đoạn đều gây tác động cơ – lý – hóa lên sợi vải. Do đó, độ bền chất liệu là tiêu chí bắt buộc khi lựa chọn vải cho đồng phục phòng mổ.

Các tiêu chí đánh giá độ bền:
- Độ bền kéo – xé: Vải không bị rách, thủng, mỏng đi nhanh sau số chu kỳ giặt được khuyến cáo (ví dụ 80–100 chu kỳ). Độ bền kéo (tensile strength) và độ bền xé (tear strength) được kiểm tra theo các tiêu chuẩn như ISO hoặc ASTM, đảm bảo vải vẫn chịu được lực kéo khi mặc, cởi, thao tác mạnh trong ca mổ.
- Độ bền màu: Màu sắc không phai nhiều, không loang, không ảnh hưởng đến nhận diện ekip và thẩm mỹ. Độ bền màu với giặt, với mồ hôi, với ánh sáng và với ma sát phải đạt cấp cao, tránh hiện tượng bạc màu loang lổ, gây cảm giác cũ kỹ, kém vệ sinh dù vẫn còn trong vòng đời sử dụng.
- Độ bền kích thước: Vải không co rút quá mức, không biến dạng form sau giặt, đảm bảo size số ổn định. Co rút vượt mức có thể làm đồng phục bó sát, hạn chế cử động, trong khi giãn hoặc biến dạng làm trang phục trông luộm thuộm, ảnh hưởng đến hình ảnh chuyên nghiệp và có thể gây vướng víu khi thao tác.
- Độ bền xử lý bề mặt: Lớp kháng khuẩn, chống xù, chống tĩnh điện không bị mất nhanh sau vài lần giặt. Điều này đòi hỏi công nghệ hoàn tất bền, có thể là liên kết hóa học cộng hóa trị, liên kết chéo hoặc gắn trong khối sợi (dope-dyed, dope-finished) thay vì chỉ phủ bề mặt đơn thuần.
Để quản lý vòng đời đồng phục, nhiều cơ sở y tế xây dựng quy trình theo dõi số chu kỳ giặt của từng lô hoặc từng bộ, kết hợp kiểm tra định kỳ các chỉ số cơ – lý. Khi vải có dấu hiệu mỏng, xù lông nhiều, phai màu mạnh hoặc giảm khả năng cản dịch, đồng phục sẽ được loại khỏi hệ thống phòng mổ và chuyển sang khu vực có yêu cầu vô khuẩn thấp hơn hoặc loại bỏ hoàn toàn.
Bảng tham khảo các yêu cầu chất liệu:
| Tiêu chí | Mức yêu cầu khuyến nghị | Ý nghĩa trong thực hành |
|---|---|---|
| Số chu kỳ giặt tối thiểu | ≥ 80–100 chu kỳ | Đảm bảo hiệu quả kinh tế và an toàn lâu dài |
| Độ co rút sau giặt | < 3–5% | Giữ form, size ổn định, không bó hoặc rộng bất thường |
| Độ bền màu | Cấp 4–5 theo thang chuẩn | Không phai, không loang, giữ nhận diện màu sắc |
| Độ xù lông | Cấp xù thấp (cấp 4–5) | Giảm phát tán sợi vải, bụi hạt |
Việc tuân thủ các tiêu chí trên không chỉ mang ý nghĩa về chi phí – kéo dài vòng đời sử dụng của đồng phục – mà còn trực tiếp liên quan đến an toàn người bệnh. Vải suy giảm tính chất quá nhanh có thể trở nên mỏng, dễ rách, tăng nguy cơ xuyên thấm dịch, đồng thời phát tán nhiều xơ sợi hơn, làm tăng tải lượng hạt trong không khí phòng mổ. Vì vậy, lựa chọn chất liệu đạt chuẩn, kết hợp quy trình giặt hấp được kiểm soát, là nền tảng của hệ thống kiểm soát nhiễm khuẩn hiện đại.
Thiết kế đồng phục phòng mổ tối ưu thao tác phẫu thuật và vô trùng
Thiết kế đồng phục phòng mổ cần ưu tiên cân bằng giữa công thái học và vô trùng, giúp ekip thao tác chính xác, giảm mệt mỏi trong ca mổ kéo dài. Form scrub phải “rộng vừa – phẳng – ít nếp gấp”, tránh vải thừa chạm bề mặt bẩn nhưng vẫn đảm bảo biên độ vận động khi nâng tay, xoay người, di chuyển quanh bàn mổ. Cổ áo, tay áo và chiều dài quần được tối ưu để không cọ xát, không siết mạch, hỗ trợ duy trì tư thế sinh lý, giảm đau mỏi cơ – xương – khớp. Cấu trúc tối giản với ít đường may nổi, hạn chế túi ngoài và phụ kiện gồ ghề giúp bề mặt vải dễ làm sạch, ít “bẫy bụi”, giảm nguy cơ nhiễm chéo và nâng cao hiệu quả kiểm soát nhiễm khuẩn.
Form scrub rộng vừa, không thừa vải, hạn chế chạm bề mặt không cần thiết
Thiết kế form dáng của scrub phòng mổ phải cân bằng tinh tế giữa sự thoải mái sinh lý – công thái học và an toàn vô trùng. Trong thực hành phẫu thuật, bất kỳ phần vải thừa nào cũng có thể trở thành “cánh tay nối dài” vô tình chạm vào vùng không vô trùng, trong khi form quá ôm lại làm tăng áp lực lên đường may, hạn chế biên độ vận động của khớp vai, hông, gối.

Về mặt kiểm soát nhiễm khuẩn, form quá rộng tạo nhiều nếp gấp, khe, rãnh – đây là những vị trí dễ giữ lại bụi, tế bào da bong, giọt bắn chứa vi sinh vật. Ngược lại, form quá ôm khiến nhân viên phải thường xuyên kéo chỉnh, vô tình đưa tay bẩn chạm vào vùng vải được xem là sạch hoặc vô trùng. Do đó, thiết kế cần hướng tới “rộng vừa – phẳng – ít nếp gấp”.
- Áo scrub:
- Form rộng vừa, cho phép:
- Nâng tay trên 90° (tư thế giơ tay khi sát khuẩn tay, mặc áo choàng) mà không kéo căng vùng nách, vai.
- Xoay thân, cúi gập người, với tay ngang bàn mổ mà không làm lộ vùng lưng, bụng.
- Không tạo cảm giác “kéo giật” ở đường may vai – nách khi phẫu thuật viên đứng lâu trong một tư thế.
- Chiều dài áo đến khoảng giữa mông hoặc thấp hơn một chút:
- Đủ che kín vùng lưng – thắt lưng khi cúi hoặc xoay người.
- Không quá dài gây chồng lớp với áo choàng phẫu thuật, tránh tạo khối vải dày ở vùng hông làm cản trở thao tác xoay người sát bàn mổ.
- Vạt áo thiết kế phẳng, không có chi tiết thừa:
- Không nơ buộc, dây dài, bèo, ly xếp ở phần thân trước – đây là vùng thường gần sát trường mổ.
- Hạn chế tối đa các chi tiết có thể quệt vào mặt bàn, máy móc, tay người khác trong ekip.
- Đường sườn và nách được thiết kế theo giải phẫu:
- Có thể sử dụng đường cắt raglan hoặc set-in tối ưu, giúp phân bố lực đều khi nâng tay.
- Giảm nguy cơ rách tại điểm giao giữa đường may vai – nách – tay áo, vốn là điểm chịu lực lớn.
- Form rộng vừa, cho phép:
- Quần scrub:
- Ống quần đứng, không quá bó, không quá rộng:
- Ống quá bó làm hạn chế bước dài, khó xoay người nhanh, đặc biệt với điều dưỡng phải di chuyển liên tục.
- Ống quá rộng dễ quệt vào bề mặt sàn, chân bàn, bánh xe máy móc, tăng nguy cơ nhiễm bẩn và vấp ngã.
- Chiều dài ống quần:
- Vừa chạm cổ giày, không phủ kín gót, tránh kéo lê trên sàn.
- Khi mang giày phòng mổ, ống quần vẫn che được phần cổ chân nhưng không bị gấp nếp nhiều.
- Cạp quần:
- Dùng dây rút hoặc thun bản rộng, độ đàn hồi ổn định:
- Giữ chắc khi phải di chuyển nhanh, cúi người, nâng vật nặng.
- Không siết mạnh gây khó chịu, ảnh hưởng hô hấp bụng khi đứng lâu.
- Ưu tiên thiết kế cạp phẳng, không có nút kim loại, khóa kéo lộ thiên để tránh tạo điểm cứng, khó khử khuẩn.
- Dùng dây rút hoặc thun bản rộng, độ đàn hồi ổn định:
- Ống quần đứng, không quá bó, không quá rộng:
Form thiết kế hợp lý giúp giảm số lần nhân viên phải chỉnh sửa quần áo trong ca mổ, từ đó giảm nguy cơ chạm tay bẩn vào vùng vô trùng hoặc bề mặt sạch. Đồng thời, việc duy trì được tư thế tự nhiên, không bị bó buộc bởi quần áo giúp ekip tập trung hơn vào thao tác phẫu thuật, giảm phân tâm và giảm nguy cơ sai sót chuyên môn.
Cổ áo, tay áo, chiều dài quần hỗ trợ vận động linh hoạt trong thời gian dài
Phẫu thuật có thể kéo dài từ 2–3 giờ đến trên 10 giờ, đòi hỏi ekip phải duy trì tư thế đứng tĩnh, hơi cúi, xoay nhẹ quanh bàn mổ, hoặc liên tục di chuyển giữa các thiết bị. Những chi tiết tưởng nhỏ như cổ áo, tay áo, chiều dài quần lại có tác động trực tiếp đến biên độ vận động, tuần hoàn máu ngoại vi và mức độ mệt mỏi cơ – xương – khớp.
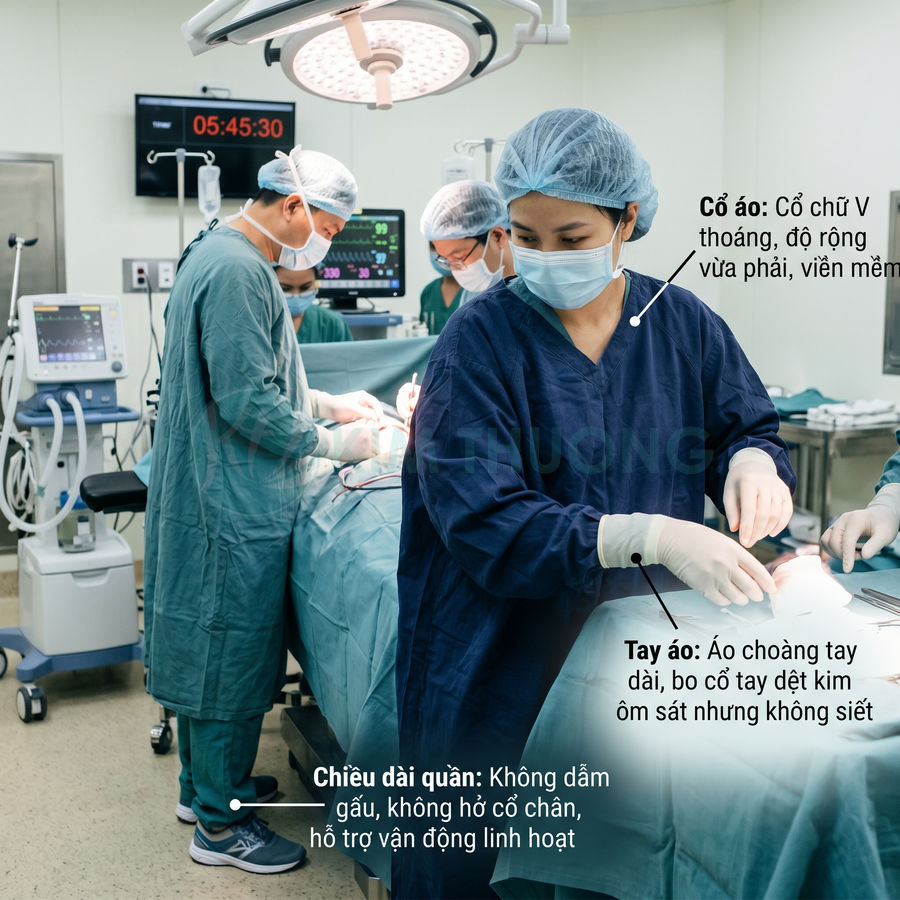
- Cổ áo:
- Cổ chữ V hoặc cổ tròn kín:
- Cổ chữ V giúp dễ mặc – cởi, thông thoáng vùng cổ, giảm tích tụ mồ hôi khi phải mang khẩu trang, mũ, kính bảo hộ trong thời gian dài.
- Cổ tròn kín phù hợp môi trường yêu cầu che phủ cao, nhưng vẫn phải đảm bảo không quá sát gây cọ xát.
- Độ rộng cổ:
- Không quá rộng gây hở ngực, tiềm ẩn nguy cơ giọt bắn, dịch cơ thể bám trực tiếp lên da.
- Không quá chật, tránh chèn ép tĩnh mạch cổ, gây khó chịu, nhức đầu, hoặc cản trở động tác xoay đầu quan sát màn hình, máy gây mê.
- Viền cổ:
- May phẳng, dùng vật liệu mềm, không có chi tiết cứng, gờ nổi.
- Hạn chế đường may dày ở đúng vị trí tiếp xúc với quai khẩu trang, dây đeo kính bảo hộ để tránh cọ xát, trầy da.
- Cổ chữ V hoặc cổ tròn kín:
- Tay áo:
- Đối với scrub:
- Tay ngắn hoặc tay lửng, chiều dài đủ để khi nâng tay không lộ vùng nách:
- Giúp thuận tiện trong quy trình rửa tay phẫu thuật, tránh vải ướt, giữ vùng cẳng tay sạch.
- Giảm nguy cơ vải chạm vào bề mặt bồn rửa, vòi nước, thành bàn.
- Độ rộng tay áo cho phép xoay cẳng tay, gập khuỷu mà không bị bó.
- Tay ngắn hoặc tay lửng, chiều dài đủ để khi nâng tay không lộ vùng nách:
- Đối với áo choàng phẫu thuật:
- Tay dài, che kín đến cổ tay, kết hợp găng tay phẫu thuật để tạo hàng rào liên tục.
- Bo cổ tay bằng thun hoặc dệt kim:
- Ôm sát nhưng không siết, không gây cản trở tuần hoàn máu ngoại vi.
- Tạo bề mặt ma sát tốt để găng tay phẫu thuật bám chắc, không trượt.
- Đường may tay áo:
- Thiết kế theo hướng cho phép nâng tay dễ dàng, không bị kéo căng ở vai khi phẫu thuật viên phải giữ tay ở tư thế cao trong thời gian dài.
- Hạn chế đường may dày ở mặt trong khuỷu tay – vùng thường xuyên gập duỗi.
- Đối với scrub:
- Chiều dài quần:
- Đảm bảo khi ngồi, đứng, bước dài:
- Ống quần không kéo lên quá cao gây hở cổ chân, tránh lộ vùng da có thể tiếp xúc với dịch tràn trên sàn.
- Không tạo nếp gấp lớn ở vùng khoeo gối khi ngồi, tránh cản trở tuần hoàn tĩnh mạch chi dưới.
- Không quá dài:
- Tránh dẫm lên gấu quần khi di chuyển nhanh quanh bàn mổ hoặc giữa các phòng.
- Giảm nguy cơ vấp ngã, đặc biệt trong tình huống khẩn cấp cần phản ứng nhanh.
- Đảm bảo khi ngồi, đứng, bước dài:
Những chi tiết này tác động trực tiếp đến tư thế sinh lý của nhân viên trong ca mổ. Khi cổ áo không cọ xát, tay áo không kéo căng, quần không siết hoặc vướng, cơ thể duy trì được trục cột sống – khớp vai – khớp hông ở trạng thái gần với sinh lý nhất. Điều này giúp giảm đau mỏi vai, lưng, cổ, chi dưới, từ đó giảm nguy cơ sai sót do mệt mỏi tích lũy trong các ca mổ kéo dài.
Thiết kế ít đường may nổi, ít túi ngoài để giảm nguy cơ nhiễm chéo
Mỗi đường may, nếp gấp, túi áo là một “vi môi trường” có thể tích tụ bụi, tế bào da, vi khuẩn, bào tử nấm. Trong điều kiện phòng mổ, nơi yêu cầu kiểm soát nhiễm khuẩn ở mức cao, thiết kế đồng phục cần tuân thủ nguyên tắc tối giản chi tiết – bề mặt phẳng – dễ làm sạch. Điều này không chỉ hỗ trợ vô trùng trong ca mổ mà còn tối ưu hóa hiệu quả của quy trình giặt, sấy, tiệt khuẩn sau sử dụng.

- Đường may:
- Ưu tiên đường may phẳng:
- Sử dụng kỹ thuật may giảm gờ nổi, hạn chế đường may chồng nhiều lớp vải.
- Giảm các điểm “bẫy bụi” – nơi vi sinh vật có thể bám và khó bị loại bỏ hoàn toàn trong quá trình giặt.
- Hạn chế may chắp nhiều mảnh nhỏ:
- Mỗi mối nối là một đường may mới, tăng số lượng khe, rãnh trên bề mặt vải.
- Thiết kế ưu tiên các mảng vải lớn, ít mảnh ghép, đặc biệt ở thân trước và thân sau áo.
- Không đặt đường may dày ở vùng thường xuyên tiếp xúc:
- Ngực, bụng, đùi trước là những vùng gần bàn mổ, máy móc, bệnh nhân.
- Đường may dày tại đây không chỉ khó làm sạch mà còn tạo điểm cứng, dễ cọ xát vào bề mặt, tăng nguy cơ nhiễm bẩn cơ học.
- Ưu tiên đường may phẳng:
- Túi áo, túi quần:
- Hạn chế túi ngoài:
- Đặc biệt ở vùng ngực, bụng, đùi trước – nơi gần trường mổ và dễ tiếp xúc với giọt bắn, dịch cơ thể.
- Túi ngoài tạo thêm lớp vải, nếp gấp, là nơi tích tụ bụi, giấy, vật dụng nhỏ khó kiểm soát.
- Nếu bắt buộc phải có túi:
- Ưu tiên túi trong, miệng túi nhỏ, thiết kế phẳng, không có nắp túi dày.
- Chỉ dùng để chứa các vật dụng chuyên môn nhẹ, sạch (ví dụ: bút, sổ nhỏ), không để đồ cồng kềnh.
- Không khuyến khích mang điện thoại, vật dụng cá nhân:
- Điện thoại, ví, chìa khóa là nguồn mang theo vi khuẩn từ môi trường bên ngoài vào phòng mổ.
- Việc thường xuyên lấy – cất các vật dụng này làm tăng tần suất chạm tay vào vùng quần áo, phá vỡ hàng rào sạch – bẩn.
- Hạn chế túi ngoài:
- Phụ kiện:
- Không dùng cúc kim loại, khóa kéo lộ thiên:
- Các chi tiết này có bề mặt gồ ghề, khe hở nhỏ, rất khó làm sạch hoàn toàn.
- Kim loại có thể bị ăn mòn sau nhiều chu kỳ giặt – tiệt khuẩn, tạo bề mặt xù xì, giữ bẩn mạnh hơn.
- Ưu tiên dây rút, thun, hoặc cúc bấm phẳng:
- Các chi tiết này có cấu trúc đơn giản, ít khe, dễ làm sạch và kiểm tra bằng mắt thường.
- Cúc bấm phẳng bằng nhựa y tế hoặc vật liệu tương thích giúp giảm nguy cơ gây tổn thương cơ học cho găng tay, áo choàng.
- Không dùng cúc kim loại, khóa kéo lộ thiên:
Thiết kế tối giản, ít đường may nổi, ít túi ngoài không chỉ giảm nguy cơ nhiễm chéo giữa các ca mổ mà còn giúp quy trình giặt, là, kiểm tra chất lượng đồng phục trở nên hiệu quả hơn. Bề mặt vải phẳng, ít chi tiết giúp nhân viên kiểm soát nhiễm khuẩn dễ phát hiện các vết bẩn, vết rách, vùng bạc màu – những dấu hiệu cho thấy đồng phục cần được loại bỏ hoặc thay thế, đảm bảo an toàn tối đa cho bệnh nhân và ekip phẫu thuật.
Màu sắc đồng phục phòng mổ theo tiêu chuẩn thị giác và tâm lý phẫu thuật
Màu sắc đồng phục phòng mổ được lựa chọn dựa trên cơ sở khoa học về thị giác và tâm lý, nhằm hỗ trợ tối đa cho phẫu thuật viên trong môi trường cường độ cao. Tông xanh lá và xanh dương giúp giảm mỏi mắt, hạn chế hiện tượng lưu ảnh sau khi nhìn lâu vào màu đỏ của máu và mô, đồng thời tối ưu hóa tương phản để nhận diện chi tiết nhỏ, giảm chói từ hệ thống đèn mổ. Về mặt tâm lý, nhóm màu này tạo cảm giác an toàn, ổn định, dịu căng thẳng, hỗ trợ duy trì sự tập trung và bình tĩnh cho ekip, đồng thời giúp bệnh nhân bớt lo âu. Các biến thể như xanh lá nhạt, xanh ngọc, xanh dương nhạt, xanh teal được điều chỉnh theo ánh sáng, vật liệu và nhận diện thương hiệu nhưng vẫn giữ nguyên nguyên tắc: giảm tải thị giác, tăng an toàn phẫu thuật.
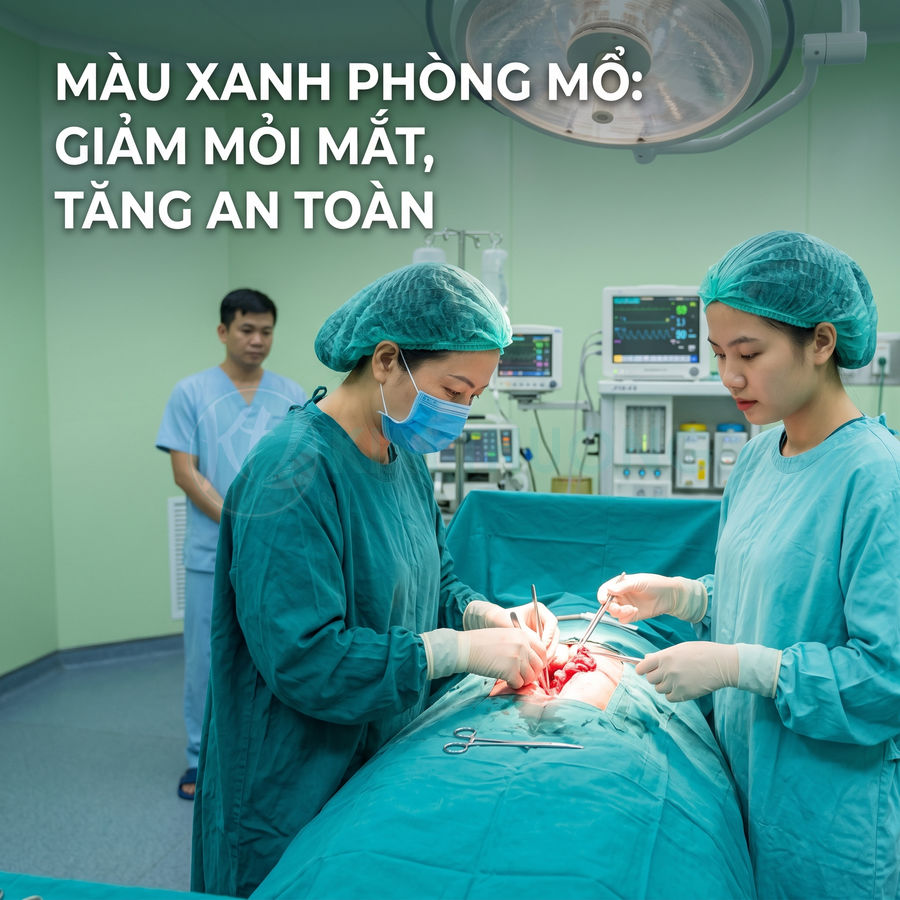
Đồng phục xanh lá và xanh dương giúp giảm mỏi mắt khi phẫu thuật kéo dài
Màu sắc đồng phục phòng mổ không chỉ mang tính nhận diện mà còn dựa trên các nguyên lý khoa học về sinh lý thị giác, tâm lý học phẫu thuật và ergonomics thị giác trong môi trường làm việc cường độ cao. Việc lựa chọn tông xanh lá và xanh dương không phải là yếu tố thẩm mỹ đơn thuần mà liên quan trực tiếp đến hiệu suất làm việc, độ chính xác thao tác và mức độ an toàn của ca mổ.
Về mặt sinh lý, hệ thị giác của con người hoạt động dựa trên ba loại tế bào nón nhạy với các vùng bước sóng khác nhau (đỏ – lục – lam). Trong phòng mổ, mắt phẫu thuật viên phải tập trung liên tục vào trường mổ với ưu thế màu đỏ của máu, mô mềm, cơ, gan, lách… Điều này tạo nên tải thị giác rất lớn, đặc biệt trong các ca mổ kéo dài nhiều giờ.

Cơ chế chính liên quan đến màu xanh lá và xanh dương:
- Hiện tượng lưu ảnh (afterimage) và thích nghi màu: Khi mắt nhìn lâu vào màu đỏ đậm (máu, mô), các tế bào nón nhạy với bước sóng đỏ bị kích thích liên tục, dẫn đến hiện tượng mệt mỏi cảm thụ. Khi phẫu thuật viên chuyển hướng nhìn sang bề mặt trắng sáng (tường trắng, áo choàng trắng, đèn mổ phản chiếu), não có xu hướng tạo ra lưu ảnh màu lục – lam hoặc làm giảm độ nhạy tương phản, khiến hình ảnh trở nên nhòe, khó phân biệt chi tiết nhỏ như mạch máu, sợi chỉ khâu mảnh.
- Màu bổ sung trên vòng tròn màu: Màu xanh lá và xanh dương nằm ở phía đối diện với màu đỏ trên vòng tròn màu, được xem là màu bổ sung. Khi môi trường xung quanh (đồng phục, rèm, khăn mổ) sử dụng tông xanh, hệ thị giác được “cân bằng” lại, giảm bớt tác động của lưu ảnh đỏ, giúp phẫu thuật viên duy trì độ nhạy tương phản tốt hơn, đặc biệt trong các thao tác tinh vi như khâu nối mạch máu, vi phẫu thần kinh, phẫu thuật nhãn khoa.
- Giảm chói và kiểm soát độ sáng: Bề mặt màu trắng phản xạ ánh sáng rất mạnh, dễ gây chói khi kết hợp với hệ thống đèn mổ công suất cao. Ngược lại, các tông xanh lá – xanh dương có độ phản xạ vừa phải, giúp phân tán ánh sáng đồng đều, giảm hiện tượng lóa mắt, hỗ trợ phẫu thuật viên duy trì thị lực ổn định trong thời gian dài.
- Tối ưu hóa nhận diện màu đỏ quan trọng: Trên nền xanh, các chi tiết màu đỏ (máu tươi, máu tụ, vùng thiếu máu, mô hoại tử) trở nên nổi bật hơn, giúp ekip dễ dàng đánh giá tình trạng tưới máu, phát hiện chảy máu rỉ, rách mạch nhỏ hoặc rò rỉ dịch. Điều này đặc biệt quan trọng trong phẫu thuật tim mạch, gan mật, chấn thương, sản khoa.
Về mặt tâm lý học, màu xanh lá và xanh dương được xem là nhóm màu an toàn, ổn định và làm dịu:
- Màu xanh dương thường gắn với cảm giác sạch sẽ, tin cậy, chuyên nghiệp, liên quan đến bầu trời, nước, không gian mở. Trong phòng mổ – nơi áp lực cao, quyết định sống còn – tông xanh dương nhạt hoặc trung tính giúp giảm cảm giác ngột ngạt, hỗ trợ duy trì trạng thái tập trung nhưng không quá căng thẳng.
- Màu xanh lá liên tưởng đến thiên nhiên, sự hồi phục, tái sinh. Nhiều nghiên cứu tâm lý môi trường cho thấy màu xanh lá có thể giúp giảm nhịp tim, giảm mức độ lo âu chủ quan. Khi bệnh nhân được đưa vào phòng mổ, việc nhìn thấy ekip trong đồng phục xanh, rèm xanh, khăn mổ xanh tạo cảm giác “mềm” hơn so với không gian trắng toát, lạnh lẽo.
- Giảm stress nghề nghiệp: Phẫu thuật viên, điều dưỡng phòng mổ là nhóm chịu áp lực tâm lý kéo dài, nguy cơ kiệt sức cao. Môi trường màu sắc được thiết kế hợp lý (tông xanh dịu, không quá bão hòa, không quá tối) góp phần giảm kích thích thần kinh giao cảm, hỗ trợ duy trì sự bình tĩnh, ra quyết định chính xác trong các tình huống khẩn cấp.
Vì các lý do trên, đồng phục scrub, áo choàng phẫu thuật, rèm che, khăn mổ, mũ, khẩu trang thường được thiết kế với các tông xanh khác nhau như xanh lá nhạt, xanh ngọc, xanh dương nhạt, xanh teal. Mỗi bệnh viện có thể tinh chỉnh độ bão hòa, độ sáng để phù hợp với hệ thống chiếu sáng, màu tường, vật liệu sàn và yêu cầu nhận diện thương hiệu, nhưng vẫn giữ nguyên nguyên tắc cốt lõi: giảm mỏi mắt, tối ưu tương phản, tạo môi trường tâm lý ổn định.
Phân màu theo ekip phẫu thuật, gây mê, dụng cụ viên, hồi sức
Bên cạnh tông màu chủ đạo, nhiều bệnh viện hiện đại áp dụng chiến lược phân màu theo vai trò trong ekip phẫu thuật nhằm tăng khả năng nhận diện tức thời, đặc biệt trong các ca mổ phức tạp, đa chuyên khoa hoặc cấp cứu hàng loạt. Cách tiếp cận này kết hợp giữa yếu tố quản lý quy trình, an toàn người bệnh và thiết kế trải nghiệm người dùng trong môi trường y tế.
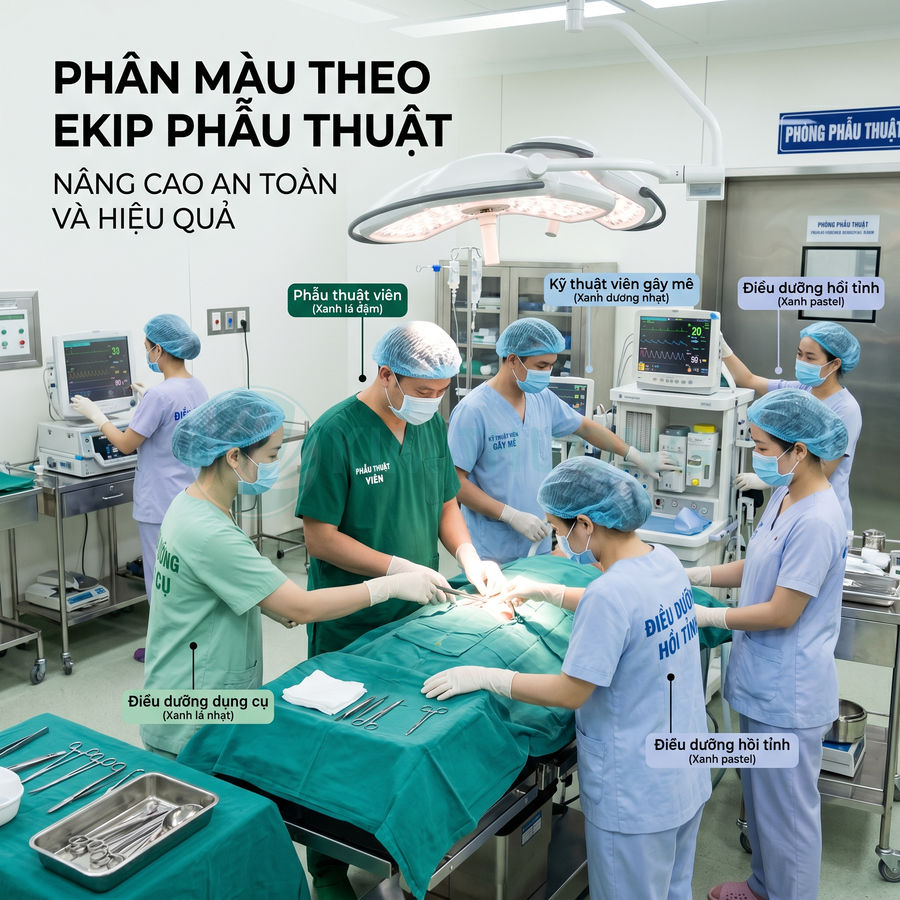
Một số mô hình phân màu tham khảo, vẫn giữ trong dải xanh để đảm bảo tính nhất quán thị giác:
- Bác sĩ phẫu thuật: Xanh lá đậm hoặc xanh dương đậm. Tông đậm giúp nhận diện nhanh người chịu trách nhiệm chính, đồng thời ít bám bẩn thị giác khi có vết máu bắn, tránh gây khó chịu cho bệnh nhân hoặc người nhà nếu vô tình nhìn thấy.
- Điều dưỡng dụng cụ, điều dưỡng vòng trong: Xanh lá nhạt hoặc xanh ngọc. Tông sáng hơn giúp phân biệt rõ với phẫu thuật viên, thuận tiện khi cần gọi hỗ trợ đưa dụng cụ, thay găng, bổ sung vật tư trong vùng vô trùng.
- Kỹ thuật viên gây mê hồi sức: Xanh dương nhạt hoặc tông màu khác biệt nhẹ trong cùng họ màu. Nhóm này thường di chuyển giữa đầu bàn mổ, khu tiền mê và hồi tỉnh, nên màu sắc cần đủ khác để ekip dễ dàng xác định khi cần điều chỉnh thuốc, thông khí, monitoring.
- Điều dưỡng hồi tỉnh: Xanh pastel hoặc tông xanh pha xám. Màu dịu hơn, ít kích thích, phù hợp với không gian bệnh nhân vừa tỉnh sau mổ, còn mệt, dễ kích thích. Tông này vẫn nằm trong hệ xanh nhưng tạo cảm giác “mềm” và thân thiện hơn.
Lợi ích chuyên môn của việc phân màu theo vai trò:
- Tăng tốc độ nhận diện trong tình huống khẩn cấp: Trong một phòng mổ đông người, có thể có phẫu thuật viên chính, phẫu thuật viên phụ, điều dưỡng dụng cụ, điều dưỡng vòng ngoài, gây mê, kỹ thuật viên máy, sinh viên… Việc phân màu giúp chỉ cần liếc mắt là xác định đúng nhóm chức năng, giảm thời gian gọi nhầm, chỉ định nhầm, đặc biệt khi phải đeo khẩu trang, mũ che kín.
- Hỗ trợ điều phối luồng công việc: Điều dưỡng trưởng phòng mổ, điều phối viên có thể quan sát nhanh mật độ nhân sự từng nhóm trong mỗi ca mổ, từ đó điều chỉnh phân công, tránh tình trạng thiếu điều dưỡng dụng cụ hoặc thiếu kỹ thuật viên gây mê trong giờ cao điểm.
- Tăng tính chuyên nghiệp và chuẩn hóa: Hệ thống màu sắc rõ ràng giúp sinh viên, nhân viên mới nhanh chóng nắm bắt cấu trúc ekip, hiểu ai là người ra quyết định, ai là người hỗ trợ kỹ thuật, ai phụ trách hồi sức. Điều này góp phần giảm sai sót giao tiếp, một trong các nguyên nhân thường gặp của sự cố y khoa.
- Hỗ trợ giao tiếp với bệnh nhân: Trước và sau mổ, bệnh nhân và người nhà có thể được giải thích đơn giản: “Màu này là bác sĩ phẫu thuật, màu kia là điều dưỡng, màu khác là gây mê…”. Cách phân biệt trực quan này giúp họ bớt hoang mang, biết nên hỏi ai khi cần thông tin.
Khi triển khai, bệnh viện cần xây dựng quy chuẩn nội bộ về mã màu, áp dụng nhất quán trên scrub, áo khoác, mũ, thẻ tên, đồng thời đào tạo toàn bộ nhân viên để tránh nhầm lẫn. Một số nơi còn kết hợp màu sắc với ký hiệu in trên ngực áo hoặc tay áo (ví dụ: “SURG”, “ANES”, “RN”) để tăng độ rõ ràng.
Mã màu nhận diện theo cấp độ vô trùng và khu chức năng
Ngoài phân màu theo vai trò, một số cơ sở y tế lớn còn áp dụng mã màu theo cấp độ vô trùng và khu chức năng nhằm kiểm soát chặt chẽ luồng di chuyển, giảm nguy cơ nhiễm khuẩn bệnh viện. Cách tiếp cận này gắn liền với khái niệm zoning trong thiết kế khối phòng mổ: chia thành khu sạch, khu tương đối sạch, khu bẩn, với các quy định trang phục khác nhau.

Ví dụ về hệ thống mã màu:
- Màu A (xanh lá đậm): Dùng cho phòng mổ chính, khu vực có yêu cầu vô trùng cao nhất. Nhân viên mặc màu này chỉ được di chuyển trong vùng vô trùng hoặc bán vô trùng, hạn chế tối đa đi ra hành lang chung, khu hành chính. Đồng phục thường được thay mới hoặc gửi giặt ngay sau mỗi ca mổ hoặc sau một số ca nhất định tùy quy định kiểm soát nhiễm khuẩn.
- Màu B (xanh dương nhạt): Dùng cho khu tiền mê, hồi tỉnh, khu chuẩn bị dụng cụ. Đây là vùng “đệm” giữa khu hoàn toàn vô trùng và khu hành lang. Nhân viên có thể tiếp xúc với bệnh nhân trước và sau mổ, xử lý hồ sơ, chuẩn bị thuốc, nhưng không trực tiếp tham gia thao tác trong trường mổ vô trùng.
- Màu C (xanh xám): Dùng cho khu hành lang phụ trợ, kho vật tư gần phòng mổ, khu kỹ thuật (máy gây mê, máy nội soi, khu rửa dụng cụ). Màu sắc này giúp phân biệt rõ với khu vô trùng, nhắc nhở nhân viên về giới hạn di chuyển khi đang mặc loại đồng phục tương ứng.
Lợi ích của việc áp dụng mã màu theo khu chức năng và cấp độ vô trùng:
- Kiểm soát luồng di chuyển: Khi nhìn vào màu đồng phục, nhân viên kiểm soát nhiễm khuẩn, điều dưỡng trưởng hoặc bộ phận an ninh nội viện có thể nhanh chóng phát hiện trường hợp di chuyển sai vùng (ví dụ: người mặc màu C đi vào phòng mổ chính màu A). Điều này giúp giảm nguy cơ mang vi khuẩn từ khu bẩn vào khu sạch.
- Giám sát tuân thủ quy định: Mã màu đóng vai trò như một “nhãn nhận diện” trực quan. Các cuộc audit nội bộ, đánh giá chất lượng, kiểm tra đột xuất có thể dựa vào đó để ghi nhận mức độ tuân thủ, từ đó điều chỉnh quy trình, bổ sung đào tạo.
- Hỗ trợ đào tạo nhân viên mới và sinh viên: Trong giai đoạn đầu, nhân viên mới thường khó nhớ hết sơ đồ luồng di chuyển phức tạp của khối phòng mổ. Việc gắn màu sắc với từng khu vực giúp họ dễ hình dung: “Mặc màu A chỉ được vào khu này, màu B thì được vào khu kia…”, giảm nhầm lẫn, hạn chế vi phạm quy định vô trùng.
- Tăng tính trực quan trong thiết kế kiến trúc: Khi kết hợp mã màu đồng phục với màu sơn tường, biển chỉ dẫn, vạch kẻ sàn, bệnh viện có thể tạo ra một hệ thống định hướng không gian rõ ràng. Ví dụ, hành lang dẫn vào phòng mổ chính có viền màu A, khu tiền mê có viền màu B, kho vật tư có viền màu C, giúp mọi người “đọc” được không gian chỉ bằng màu sắc.
Để hệ thống mã màu hoạt động hiệu quả, cần có quy trình giặt là, cấp phát và thu hồi đồng phục chặt chẽ, tránh tình trạng nhân viên mang đồng phục màu A ra khỏi khu vô trùng, hoặc sử dụng lẫn lộn giữa các khu. Đồng thời, bệnh viện nên xây dựng tài liệu hướng dẫn trực quan (poster, sơ đồ màu) đặt tại lối vào khối phòng mổ, phòng thay đồ, khu tiền mê để củng cố nhận thức cho toàn bộ nhân viên và học viên.
Đồng phục phòng mổ cho từng vị trí trong ekip phẫu thuật
Đồng phục phòng mổ cho từng vị trí trong ekip phẫu thuật được thiết kế dựa trên mức độ tiếp xúc với trường mổ, nguy cơ phơi nhiễm và yêu cầu thao tác chuyên môn. Nhóm trực tiếp trong vùng vô khuẩn như bác sĩ phẫu thuật, điều dưỡng dụng cụ, điều dưỡng vòng trong cần trang bị đầy đủ scrub, áo choàng vô trùng, găng tay, mũ, khẩu trang, bao giày, thậm chí kính bảo hộ, tấm che mặt trong các ca phẫu thuật đặc biệt. Điều dưỡng vòng ngoài ưu tiên scrub bền, form linh hoạt, ít chi tiết thừa để di chuyển, chuẩn bị dụng cụ an toàn. Kỹ thuật viên gây mê hồi sức cần đồng phục gọn, có thể tích hợp chống tĩnh điện nhẹ, không vướng dây dẫn, hỗ trợ làm việc giữa nhiều thiết bị và khu vực khác nhau mà vẫn đảm bảo kiểm soát nhiễm khuẩn.

Bác sĩ phẫu thuật: scrub, áo choàng vô trùng, găng tay, mũ kín tóc
Bác sĩ phẫu thuật là người trực tiếp thao tác trong vùng vô khuẩn, tiếp xúc gần và kéo dài với trường mổ, mô, máu và dịch cơ thể. Vì vậy, yêu cầu về đồng phục không chỉ dừng ở mức “sạch” mà phải đạt chuẩn vô khuẩn phẫu thuật, đồng thời hỗ trợ tối ưu cho thao tác tinh vi, chính xác và giảm tối đa nguy cơ nhiễm khuẩn vết mổ.

- Scrub phòng mổ:
- Gồm áo và quần, được sử dụng như lớp nền bên trong áo choàng phẫu thuật.
- Chất liệu dệt chặt, ít xù lông, hạn chế phát tán hạt bụi vải – một nguồn mang vi khuẩn trong không khí.
- Ưu tiên vải có khả năng thoáng khí nhưng không quá thấm, giúp bác sĩ thoải mái trong các ca mổ kéo dài nhiều giờ.
- Form vừa vặn, không quá bó (ảnh hưởng cử động vai, khuỷu tay, gối) nhưng cũng không quá rộng gây vướng víu khi di chuyển quanh bàn mổ.
- Màu sắc thường là xanh dương hoặc xanh lá nhạt để giảm mỏi mắt, tăng tương phản với màu máu và mô, hỗ trợ tập trung thị giác.
- Mũ kín tóc:
- Che kín toàn bộ tóc, da đầu, vùng gáy; hạn chế tối đa rụng tóc, gàu, hạt bụi rơi vào trường mổ.
- Có thể là mũ trùm toàn phần hoặc mũ trùm kết hợp khẩu trang che đầu, tùy quy định từng bệnh viện.
- Chất liệu nên mỏng, thấm hút mồ hôi nhẹ, không gây bí, đặc biệt trong các ca mổ dài hoặc phòng mổ nhiệt độ thấp.
- Thiết kế dây buộc hoặc chun ôm sát nhưng không siết quá chặt, tránh gây đau đầu, khó chịu cho bác sĩ.
- Khẩu trang phẫu thuật:
- Đạt chuẩn lọc vi khuẩn (BFE cao), cấu trúc nhiều lớp, có lớp lọc ở giữa.
- Thanh nẹp mũi giúp khẩu trang ôm sát sống mũi, giảm rò rỉ khí, hạn chế hơi thở và giọt bắn hướng xuống trường mổ.
- Dây đeo tai hoặc dây buộc đầu cần đủ đàn hồi, không gây đau tai khi đeo liên tục.
- Phải được thay sau mỗi ca mổ, hoặc sớm hơn nếu ẩm, bẩn, rách để duy trì hiệu quả bảo vệ.
- Áo choàng phẫu thuật vô trùng:
- Là lớp bảo vệ chính giữa cơ thể bác sĩ và trường mổ, được mặc sau khi rửa tay ngoại khoa và lau khô bằng khăn vô trùng.
- Yêu cầu chống thấm chọn lọc: vùng thân trước, tay áo – nơi dễ tiếp xúc với máu, dịch – thường dùng vật liệu chống thấm; các vùng khác có thể dùng vật liệu thoáng hơn để giảm tích nhiệt.
- Tay dài, bo cổ tay bằng chun hoặc dệt kim, tạo bề mặt kín khi chồng với găng tay phẫu thuật.
- Thiết kế cổ áo, vai, lưng giúp phân bố đều trọng lượng, tránh kéo nặng về phía trước gây mỏi vai – cổ.
- Có loại áo choàng dùng một lần (non-woven) và loại tái sử dụng (vải dệt chuyên dụng), mỗi loại có quy trình tiệt khuẩn riêng.
- Găng tay phẫu thuật vô trùng:
- Được đeo bằng kỹ thuật mang găng vô trùng sau khi mặc áo choàng, không chạm tay trần vào bề mặt ngoài găng.
- Có thể đeo 1 hoặc 2 lớp (double gloving) tùy loại phẫu thuật, nguy cơ phơi nhiễm máu, dịch và nguy cơ rách găng.
- Kích cỡ phải phù hợp với bàn tay bác sĩ, đảm bảo cảm giác xúc giác tinh tế khi khâu, bóc tách, cầm nắm dụng cụ vi phẫu.
- Vật liệu thường là latex, nitrile hoặc các vật liệu không latex cho người có nguy cơ dị ứng.
- Một số loại găng có màu lớp trong khác màu lớp ngoài, giúp phát hiện nhanh rách găng khi phẫu thuật.
- Bao giày hoặc ủng phòng mổ:
- Che kín giày dép, hạn chế mang bụi bẩn, vi khuẩn từ bên ngoài vào phòng mổ.
- Bề mặt chống trượt, đặc biệt quan trọng khi sàn có thể dính máu, dịch, dung dịch sát khuẩn.
- Trong các phẫu thuật có nguy cơ bắn tóe dịch cao, có thể dùng ủng phòng mổ cao cổ, chống thấm tốt hơn.
Đối với các phẫu thuật đặc biệt như ngoại thần kinh, tim mạch, ghép tạng, phẫu thuật chấn thương nhiều máu, có thể yêu cầu thêm kính bảo hộ, tấm che mặt toàn phần, áo choàng tăng cường chống thấm hoặc bộ phòng hộ chuyên dụng. Những trang bị này giúp bảo vệ mắt, da mặt và thân mình khỏi máu, dịch bắn tóe, đồng thời giảm nguy cơ phơi nhiễm với tác nhân lây truyền qua đường máu.
Điều dưỡng dụng cụ và điều dưỡng vòng ngoài: ưu tiên thao tác nhanh, ít vướng
Điều dưỡng dụng cụ và điều dưỡng vòng trong/vòng ngoài giữ vai trò then chốt trong duy trì vô khuẩn, chuẩn bị – cấp phát dụng cụ, vật tư, cũng như phối hợp nhịp nhàng với bác sĩ phẫu thuật. Đồng phục của họ cần cho phép di chuyển linh hoạt, thao tác nhanh, hạn chế tối đa vướng víu với dây, ống, dụng cụ, nhưng vẫn tuân thủ nghiêm ngặt nguyên tắc vô khuẩn.
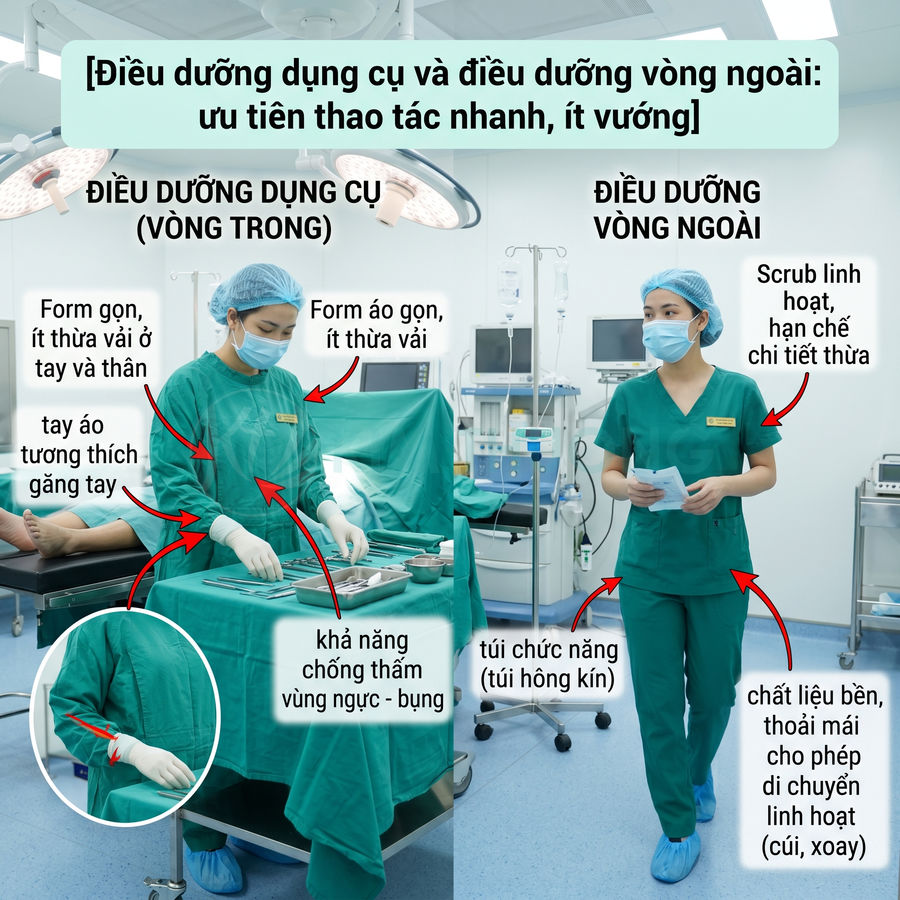
- Điều dưỡng dụng cụ, điều dưỡng vòng trong:
- Trang bị tương tự bác sĩ phẫu thuật: scrub, mũ, khẩu trang, áo choàng vô trùng, găng tay vô trùng, bao giày.
- Áo choàng nên có form gọn, ít thừa vải ở tay và thân để tránh vướng vào dụng cụ, bàn mổ, giá treo dịch.
- Chiều dài tay áo và phần bo cổ tay phải tương thích với loại găng sử dụng, đảm bảo vùng cổ tay luôn được che phủ kín.
- Đối với điều dưỡng dụng cụ, vùng ngực – bụng áo choàng thường tiếp xúc gần với khay dụng cụ, do đó khả năng chống thấm và chống bám dịch là rất quan trọng.
- Găng tay có thể chọn loại mỏng hơn ở lớp ngoài để tăng cảm giác khi sắp xếp, trao dụng cụ tinh vi, nhưng vẫn đảm bảo độ bền khi thao tác liên tục.
- Điều dưỡng vòng ngoài:
- Mặc scrub, mũ, khẩu trang, bao giày; áo choàng có thể không cần vô trùng nếu không vào vùng vô khuẩn, chủ yếu làm việc ở rìa phòng mổ.
- Scrub nên có một số túi chức năng ở vị trí hợp lý (ví dụ túi ngực trong, túi hông kín) để mang bút, sổ nhỏ, checklist, nhưng không quá nhiều túi ngoài dễ tích bụi, khó làm sạch.
- Chất liệu scrub ưu tiên độ bền, chịu được giặt – hấp – sấy nhiều lần, không biến dạng, không phai màu nhanh.
- Form quần áo cho phép cúi, xoay người, nâng – đỡ bệnh nhân, di chuyển cáng, giá dịch mà không bị căng kéo ở vai, đáy quần, đầu gối.
Đối với điều dưỡng, yếu tố thoải mái khi di chuyển, khả năng cúi, xoay, nâng vật là rất quan trọng, do họ thường xuyên phải di chuyển giữa các khu vực, chuẩn bị dụng cụ, lấy thêm vật tư, hỗ trợ vận chuyển người bệnh. Thiết kế đồng phục cần hạn chế chi tiết thừa như dây buộc dài, vạt áo quá rộng, nút áo lồi lớn… vì có thể mắc vào thanh giường, bơm tiêm điện, dây truyền dịch, gây nguy cơ tai nạn hoặc làm rơi dụng cụ vô trùng.
Kỹ thuật viên gây mê hồi sức: đồng phục phù hợp di chuyển giữa nhiều thiết bị
Kỹ thuật viên gây mê hồi sức thường phải làm việc trong không gian chật, bao quanh bởi nhiều thiết bị: máy gây mê, monitor, bơm tiêm điện, máy thở, hệ thống hút, dây truyền dịch, ống nội khí quản. Họ liên tục di chuyển giữa đầu – cổ người bệnh, bàn máy, tủ thuốc, khu vực hồi tỉnh. Vì vậy, đồng phục cần hỗ trợ di chuyển linh hoạt, không vướng dây dẫn, và an toàn khi tiếp xúc với thiết bị điện – điện tử.

- Scrub:
- Form gọn, ít thừa vải ở tay và thân trên để tránh vướng dây monitor, dây truyền dịch, ống nội khí quản, dây cảm biến.
- Chiều dài tay áo thường là tay ngắn hoặc tay lửng, giúp dễ rửa tay, sát khuẩn tay nhanh, không bị ướt vải.
- Chất liệu có thể tích hợp chống tĩnh điện nhẹ để giảm nguy cơ tích điện khi làm việc gần thiết bị điện tử nhạy cảm, hạn chế tia lửa tĩnh điện trong môi trường có khí gây mê.
- Vải nên có khả năng thấm hút mồ hôi vừa phải, không bám dính vào da khi làm việc trong thời gian dài, đặc biệt ở vùng lưng – vai thường tựa vào máy móc.
- Mũ, khẩu trang, bao giày:
- Bắt buộc khi vào phòng mổ, khu tiền mê, hồi tỉnh để hạn chế phát tán vi sinh từ tóc, đường hô hấp, giày dép.
- Mũ nên che kín tóc, không có phần thừa dễ vướng vào thiết bị, dây oxy, dây monitor.
- Khẩu trang cần ôm sát mặt nhưng vẫn cho phép giao tiếp rõ ràng với ekip phẫu thuật, vì kỹ thuật viên gây mê phải thường xuyên trao đổi thông tin về tình trạng sinh hiệu.
- Bao giày chống trượt giúp di chuyển an toàn quanh khu vực đầu giường, nơi thường có nhiều dây, ống, thiết bị đặt sát sàn.
- Áo choàng:
- Chỉ cần áo choàng vô trùng khi tham gia trực tiếp vào vùng vô khuẩn, ví dụ hỗ trợ đặt catheter tĩnh mạch trung tâm, đặt đường động mạch trong vùng mổ, hoặc khi phải thao tác trong trường mổ đã được trải khăn vô trùng.
- Thông thường, áo choàng sạch không vô trùng là đủ khi làm việc ở đầu giường, xa trường mổ, chủ yếu tiếp xúc với máy móc và vùng mặt – cổ bệnh nhân đã được che phủ.
- Áo choàng nên nhẹ, dễ mặc – cởi nhanh để kỹ thuật viên có thể linh hoạt chuyển đổi giữa các nhiệm vụ vô khuẩn và không vô khuẩn.
Thiết kế đồng phục phù hợp giúp kỹ thuật viên gây mê hồi sức thao tác nhanh, chính xác, giảm nguy cơ kéo, giật dây dẫn, ống nội khí quản, ống thông dạ dày, từ đó tăng an toàn cho người bệnh. Đồng thời, việc lựa chọn vật liệu và form dáng hợp lý còn giúp giảm mệt mỏi cơ – xương – khớp cho nhân viên gây mê trong các ca phẫu thuật kéo dài, góp phần duy trì sự tập trung và chất lượng chăm sóc gây mê – hồi sức.
Quy trình chọn đồng phục phòng mổ đạt chuẩn cho bệnh viện và trung tâm phẫu thuật
Quy trình chọn đồng phục phòng mổ đạt chuẩn cần bắt đầu từ việc phân tích đặc thù từng loại phẫu thuật để xác định mức độ bảo vệ, khả năng chống thấm, cản khuẩn và sự thoải mái cho nhân viên. Mỗi chuyên khoa (ngoại tổng quát, sản, chỉnh hình, nha, thẩm mỹ) đòi hỏi cấu trúc áo choàng, scrub, mũ, khẩu trang, kính bảo hộ khác nhau, cân bằng giữa an toàn sinh học và tính tiện dụng trong ca mổ dài. Song song, bệnh viện phải tính toán số ca mổ/ngày, số nhân viên tham gia, chính sách thay sau mỗi ca và tỷ lệ dự phòng để ấn định lượng scrub, áo choàng cần thiết. Cuối cùng, hệ thống định mức cấp phát, dải size hợp lý và quy trình thay thế khẩn cấp giúp vận hành trơn tru, tránh thiếu hụt, giảm nhiễm khuẩn chéo và duy trì hình ảnh chuyên nghiệp.
 Chọn theo loại phẫu thuật: ngoại tổng quát, sản, chỉnh hình, nha khoa, thẩm mỹ
Chọn theo loại phẫu thuật: ngoại tổng quát, sản, chỉnh hình, nha khoa, thẩm mỹ
Mỗi loại phẫu thuật có đặc thù riêng về thời gian mổ, mức độ chảy máu, lượng dịch tiết, nguy cơ nhiễm khuẩn và yêu cầu về trường mổ (sạch, sạch – nhiễm, nhiễm, bẩn). Khi xây dựng hệ thống đồng phục phòng mổ, cần phân tích cơ cấu ca mổ chủ yếu của cơ sở, tần suất từng loại phẫu thuật, mức độ phức tạp và nguy cơ phơi nhiễm sinh học để lựa chọn vật liệu, cấu trúc áo choàng, scrub, mũ, khẩu trang, kính bảo hộ phù hợp.
Đồng phục phòng mổ không chỉ là scrub (áo – quần) mà còn bao gồm áo choàng phẫu thuật, áo choàng không vô khuẩn cho vòng ngoài, mũ, khẩu trang, tấm che mặt, bao giày, găng tay. Mỗi nhóm phẫu thuật dưới đây cần được xem xét theo các tiêu chí: khả năng chống thấm chọn lọc, khả năng cản khuẩn, độ bền cơ học, khả năng thoát ẩm – thoáng khí, mức độ thoải mái khi mặc trong thời gian dài.

- Phẫu thuật ngoại tổng quát:
- Đặc điểm:
- Thời gian mổ thường từ trung bình đến dài (1–4 giờ, có thể hơn với các ca phức tạp).
- Nguy cơ chảy máu và rò rỉ dịch ổ bụng, dịch tiêu hóa, mật, tụy, dịch mủ trong các ca nhiễm.
- Nhiều thao tác trong ổ bụng, vùng ngực, có thể cần hút dịch liên tục, nguy cơ bắn tóe dịch.
- Yêu cầu đồng phục:
- Ưu tiên scrub và áo choàng có khả năng chống thấm chọn lọc ở vùng ngực, bụng, tay áo, nhưng vẫn đảm bảo thoáng khí ở vùng lưng, hông để tránh tích tụ mồ hôi.
- Áo choàng nên đạt tối thiểu mức bảo vệ tương đương Level 3–4 theo các tiêu chuẩn quốc tế (ví dụ AAMI PB70) đối với ca mổ lớn, có nguy cơ dịch nhiều.
- Đường may cần được gia cố, hạn chế đường may ở vùng nguy cơ cao (ngực, bụng) hoặc sử dụng đường may dán băng chống thấm.
- Khuyến khích sử dụng vật liệu không dệt (SMS, SMMS) cho áo choàng dùng một lần trong các ca nhiễm, bẩn; với ca sạch có thể dùng áo choàng vải dệt tái sử dụng nhưng phải có lớp phủ chống thấm ở vùng trọng yếu.
- Đặc điểm:
- Phẫu thuật sản – phụ khoa:
- Đặc điểm:
- Lượng máu và dịch từ đường sinh dục nhiều, đặc biệt trong mổ lấy thai, nạo hút, cắt tử cung, xử trí băng huyết sau sinh.
- Nguy cơ nhiễm khuẩn từ âm đạo, cổ tử cung, buồng tử cung, đặc biệt trong các ca nhiễm trùng hậu sản, viêm phần phụ.
- Thường cần thao tác ở vùng bụng dưới và tầng sinh môn, dễ gây ướt đẫm vùng ngực, bụng, tay áo.
- Yêu cầu đồng phục:
- Cần áo choàng tăng cường chống thấm ở vùng ngực, bụng, tay, có thể sử dụng loại áo choàng tăng cường (reinforced gown) với lớp vật liệu không dệt hoặc màng film ở mặt trước.
- Scrub nên có khả năng chống thấm nhẹ ở vùng ngực – bụng để hạn chế thấm dịch khi áo choàng bị ướt hoặc trong thao tác ngoài áo choàng.
- Mũ phẫu thuật cần che kín tóc, vùng trán, gáy; trong các ca có nguy cơ bắn dịch cao có thể cân nhắc mũ trùm toàn đầu kết hợp tấm che cổ.
- Khẩu trang nên là loại có khả năng lọc cao, chống thấm mặt ngoài, hạn chế thấm dịch bắn trực tiếp.
- Đặc điểm:
- Phẫu thuật chỉnh hình:
- Đặc điểm:
- Thời gian mổ thường kéo dài, nhiều thao tác cơ học mạnh (khoan, cắt xương, đóng đinh, bắt vít).
- Nguy cơ bắn máu, mảnh xương, dịch tủy xương, đặc biệt khi sử dụng cưa, khoan tốc độ cao.
- Yêu cầu vô trùng rất cao do nguy cơ nhiễm khuẩn xương, khớp, dụng cụ cấy ghép.
- Yêu cầu đồng phục:
- Cần áo choàng dày hơn, chống thấm tốt, có khả năng chịu mài mòn và rách khi tiếp xúc với cạnh sắc của dụng cụ, mảnh xương.
- Nên sử dụng áo choàng chỉnh hình chuyên dụng với vùng tăng cường rộng ở ngực, bụng, tay, vai; có thể kết hợp tạp dề chì bên trong khi chụp C-arm.
- Kết hợp tấm che mặt, kính bảo hộ hoặc hệ thống mũ – mặt nạ có màn chắn toàn mặt để bảo vệ khỏi giọt bắn, mảnh xương.
- Scrub nên có độ co giãn nhẹ, thoáng khí tốt để phẫu thuật viên thoải mái trong ca mổ dài, đồng thời không quá rộng gây vướng víu khi mang tạp dề chì.
- Đặc điểm:
- Phẫu thuật nha khoa, hàm mặt:
- Đặc điểm:
- Nhiều giọt bắn từ khoang miệng, nước bọt, máu, khí dung tạo ra bởi máy khoan tốc độ cao, máy cắt xương, máy siêu âm.
- Khoảng cách giữa phẫu thuật viên và vùng mổ rất gần, nguy cơ phơi nhiễm qua niêm mạc mắt, mũi, miệng cao.
- Yêu cầu đồng phục:
- Khẩu trang, kính bảo hộ, tấm che mặt là bắt buộc; ưu tiên khẩu trang có hiệu suất lọc cao, chống thấm mặt ngoài.
- Scrub cần chống thấm nhẹ vùng ngực và vai để hạn chế thấm giọt bắn; có thể sử dụng áo choàng ngắn, nhẹ, chống thấm mặt trước.
- Mũ phẫu thuật nên che kín tóc, có thể dùng loại mũ trùm tai để giảm nguy cơ dính giọt bắn vào tai, tóc.
- Trong các ca phẫu thuật hàm mặt lớn, kéo dài, nên áp dụng tiêu chuẩn áo choàng tương đương ngoại tổng quát hoặc chỉnh hình, tùy mức độ chảy máu.
- Đặc điểm:
- Phẫu thuật thẩm mỹ:
- Đặc điểm:
- Yêu cầu rất cao về thẩm mỹ, hình ảnh chuyên nghiệp, cảm nhận sạch sẽ, tinh tế trong mắt khách hàng.
- Đa số ca mổ ít máu, ít dịch, thời gian từ ngắn đến trung bình; tuy nhiên vẫn có các ca phẫu thuật lớn (nâng ngực, tạo hình thành bụng, hút mỡ diện rộng) với nguy cơ dịch đáng kể.
- Yêu cầu đồng phục:
- Có thể chọn scrub có thiết kế tinh tế hơn (form dáng đẹp, màu sắc hài hòa, đường may thẩm mỹ) nhưng vẫn phải đáp ứng tiêu chuẩn vô trùng, không xơ sợi, không phai màu khi tiệt khuẩn.
- Áo choàng có thể mỏng, nhẹ hơn trong các ca nhỏ, nhưng với ca hút mỡ, tạo hình thành bụng nên sử dụng áo choàng tăng cường chống thấm vùng ngực – bụng.
- Màu sắc scrub nên đồng bộ với nhận diện thương hiệu của cơ sở, nhưng vẫn ưu tiên các tông màu trung tính, ít lộ vết máu, dịch (xanh lá, xanh dương, xám).
- Chất liệu cần mềm, mịn, ít nhăn, tạo cảm giác cao cấp nhưng vẫn chịu được quy trình giặt, hấp, sấy ở nhiệt độ cao.
- Đặc điểm:
Chọn theo số ca mổ mỗi ngày và chu kỳ thay mới trong ngày
Số lượng ca mổ mỗi ngày, cơ cấu ca mổ theo chuyên khoa và chính sách thay đồng phục sẽ quyết định số lượng bộ scrub và áo choàng cần trang bị cho từng vị trí. Việc tính toán không chính xác có thể dẫn đến thiếu đồng phục sạch, buộc nhân viên kéo dài thời gian sử dụng một bộ đã bẩn, hoặc phải dùng tạm đồng phục không đạt chuẩn, làm giảm hiệu quả kiểm soát nhiễm khuẩn.

Các yếu tố cần tính:
- Số ca mổ trung bình/ngày theo từng chuyên khoa:
- Phân tách rõ: ca mổ phiên (đã lên lịch), ca mổ cấp cứu, ca thủ thuật tại phòng mổ.
- Ước tính số ca mổ tối đa trong ngày cao điểm để xây dựng kịch bản “đỉnh tải”.
- Số nhân viên tham gia trực tiếp trong phòng mổ mỗi ca:
- Bác sĩ phẫu thuật chính, bác sĩ phụ mổ, điều dưỡng dụng cụ, điều dưỡng vòng ngoài, kỹ thuật viên gây mê, bác sĩ gây mê.
- Cân nhắc thêm học viên, bác sĩ nội trú, quan sát viên trong các ca giảng dạy.
- Chính sách thay:
- Quy định rõ vị trí nào phải thay scrub và áo choàng sau mỗi ca (thường là phẫu thuật viên, phụ mổ, điều dưỡng dụng cụ).
- Vị trí nào có thể sử dụng scrub cho 2 ca liên tiếp nếu không bị bẩn, không tham gia trực tiếp vào trường mổ (điều dưỡng vòng ngoài, kỹ thuật viên gây mê), nhưng áo choàng vô khuẩn vẫn phải thay mới cho từng ca.
- Quy định riêng cho ca nhiễm, ca bẩn: toàn bộ nhân viên tham gia phải thay scrub ngay sau ca mổ, không tái sử dụng trong ngày.
- Dự phòng:
- Dự phòng cho ca cấp cứu phát sinh ngoài kế hoạch, ca kéo dài hơn dự kiến, ca phải chuyển mổ lại.
- Dự phòng cho tình huống scrub bị rách, ướt đẫm máu/dịch, hoặc nhiễm bẩn trong quá trình di chuyển.
- Thông thường nên cộng thêm 20–30% dự phòng so với nhu cầu tính toán lý thuyết.
Ví dụ đơn giản: Một phòng mổ ngoại tổng quát có 4 ca/ngày, mỗi ca có 1 bác sĩ phẫu thuật, 1 phụ mổ, 1 điều dưỡng dụng cụ, 1 điều dưỡng vòng ngoài, 1 kỹ thuật viên gây mê. Nếu quy định thay scrub sau mỗi ca cho bác sĩ và điều dưỡng dụng cụ, 2 ca/1 lần thay cho điều dưỡng vòng ngoài và kỹ thuật viên, thì số bộ scrub tối thiểu/ngày cần cho phòng này sẽ được tính toán tương ứng, cộng thêm 20–30% dự phòng.
Trong thực tế, nên xây dựng ma trận nhu cầu theo từng phòng mổ và từng ca trực (sáng, chiều, đêm), bao gồm:
- Số ca dự kiến/ca trực.
- Số nhân viên tối đa có mặt đồng thời trong khu mổ.
- Số bộ scrub tối thiểu/nhân viên/ca trực.
- Tỷ lệ dự phòng cho ngày thường và ngày cao điểm (ví dụ: cuối tuần, mùa dịch).
Việc này giúp bộ phận kiểm soát nhiễm khuẩn và kho vải xây dựng kế hoạch giặt, hấp, phân phối đồng phục hợp lý, tránh tồn kho quá lớn nhưng vẫn đảm bảo luôn có đủ đồng phục sạch.
Định mức cấp phát, size số, thay thế khẩn cấp trong ca trực
Để hệ thống đồng phục phòng mổ vận hành trơn tru, cần xây dựng định mức cấp phát rõ ràng, hệ thống size số phù hợp với thể trạng nhân viên, và quy trình thay thế khẩn cấp khi có sự cố trong ca mổ. Đây là phần quan trọng của quản lý hậu cần phòng mổ, ảnh hưởng trực tiếp đến an toàn người bệnh và sự tuân thủ quy trình vô khuẩn của nhân viên.

- Định mức cấp phát:
- Quy định số bộ scrub tối thiểu cho mỗi vị trí theo tuần/tháng:
- Ví dụ: bác sĩ phẫu thuật chính 3–5 bộ/tuần, điều dưỡng dụng cụ 3–4 bộ/tuần, điều dưỡng vòng ngoài 2–3 bộ/tuần, tùy theo tần suất trực phòng mổ.
- Phân biệt định mức cho nhân viên làm việc toàn thời gian tại phòng mổ và nhân viên chỉ tham gia mổ theo lịch (bác sĩ các khoa khác sang mổ phiên).
- Quy định số bộ dự phòng tại kho gần phòng mổ:
- Bố trí một kho vải sạch ngay cạnh khu tiền mê hoặc hành lang vô khuẩn, chứa scrub, áo choàng, mũ, khẩu trang, bao giày.
- Số lượng dự phòng nên đủ cho ít nhất 1–2 ca mổ khẩn cấp với kịch bản nhiều nhân viên tham gia.
- Có quy trình kiểm kê, cấp phát và thu hồi:
- Ghi nhận số lượng scrub cấp phát cho từng khoa, từng nhân viên (nếu cần), tránh thất thoát, sử dụng sai mục đích.
- Thiết lập chu kỳ kiểm kê (tuần/tháng) để điều chỉnh định mức khi khối lượng mổ thay đổi.
- Quy định số bộ scrub tối thiểu cho mỗi vị trí theo tuần/tháng:
- Size số:
- Xây dựng dải size từ XS đến 3XL hoặc hơn, phù hợp thể trạng nhân viên:
- Thu thập số đo cơ bản (chiều cao, cân nặng, vòng ngực, vòng hông) của nhân viên phòng mổ để ước lượng cơ cấu size.
- Đảm bảo mỗi size có đủ số lượng cho cả nam và nữ, tránh tình trạng thiếu size phổ biến (M, L) trong giờ cao điểm.
- Ghi rõ size trên nhãn, phân khu lưu trữ theo size:
- Sử dụng nhãn in bền, không phai sau nhiều lần giặt – hấp, đặt ở vị trí dễ nhìn (cổ áo, cạp quần).
- Sắp xếp scrub trên kệ hoặc trong tủ theo từng size, có biển chỉ dẫn rõ ràng, giúp nhân viên lấy nhanh đúng size.
- Đảm bảo scrub vừa vặn:
- Scrub quá rộng có thể vướng víu, tăng nguy cơ chạm vào bề mặt không vô khuẩn; scrub quá chật gây khó chịu, hạn chế vận động, tăng tiết mồ hôi.
- Có thể tổ chức thử size định kỳ cho nhân viên mới hoặc khi thay đổi nhà cung cấp để điều chỉnh đặt hàng.
- Xây dựng dải size từ XS đến 3XL hoặc hơn, phù hợp thể trạng nhân viên:
- Thay thế khẩn cấp:
- Quy định rõ quy trình lấy scrub mới khi đồng phục bị dính nhiều máu, dịch trong ca mổ:
- Nhân viên phải rời khỏi vùng vô khuẩn, tháo bỏ áo choàng, găng, scrub bẩn theo đúng quy trình kiểm soát nhiễm khuẩn.
- Lấy scrub sạch từ kho gần nhất, thay đầy đủ và quay lại phòng mổ theo lối vào quy định, thực hiện lại quy trình rửa tay phẫu thuật nếu tham gia trực tiếp trường mổ.
- Đảm bảo luôn có sẵn một số bộ scrub sạch trong phòng mổ hoặc khu tiền mê:
- Có thể bố trí tủ scrub sạch ngay tại khu tiền mê, được khóa và quản lý bởi điều dưỡng trưởng phòng mổ hoặc điều dưỡng phụ trách ca trực.
- Thiết lập mức “tồn kho tối thiểu” cho từng size; khi số lượng xuống dưới mức này, bộ phận kho vải phải bổ sung ngay.
- Quy trình xử lý đồng phục bẩn:
- Scrub dính nhiều máu, dịch phải được thu gom vào túi chuyên dụng, phân loại là đồ vải nguy cơ cao, xử lý theo quy trình giặt khử khuẩn riêng.
- Không để scrub bẩn tồn đọng trong khu mổ; phải có lộ trình vận chuyển đồ vải bẩn một chiều, tách biệt với đường đồ vải sạch.
- Quy định rõ quy trình lấy scrub mới khi đồng phục bị dính nhiều máu, dịch trong ca mổ:
Quản lý tốt các yếu tố định mức cấp phát, size số và thay thế khẩn cấp giúp hạn chế tối đa việc nhân viên phải sử dụng tạm đồng phục không đúng size, không đúng chuẩn, hoặc kéo dài thời gian sử dụng một bộ scrub đã bẩn, từ đó giảm nguy cơ nhiễm khuẩn chéo và nâng cao tính chuyên nghiệp của hệ thống phòng mổ.
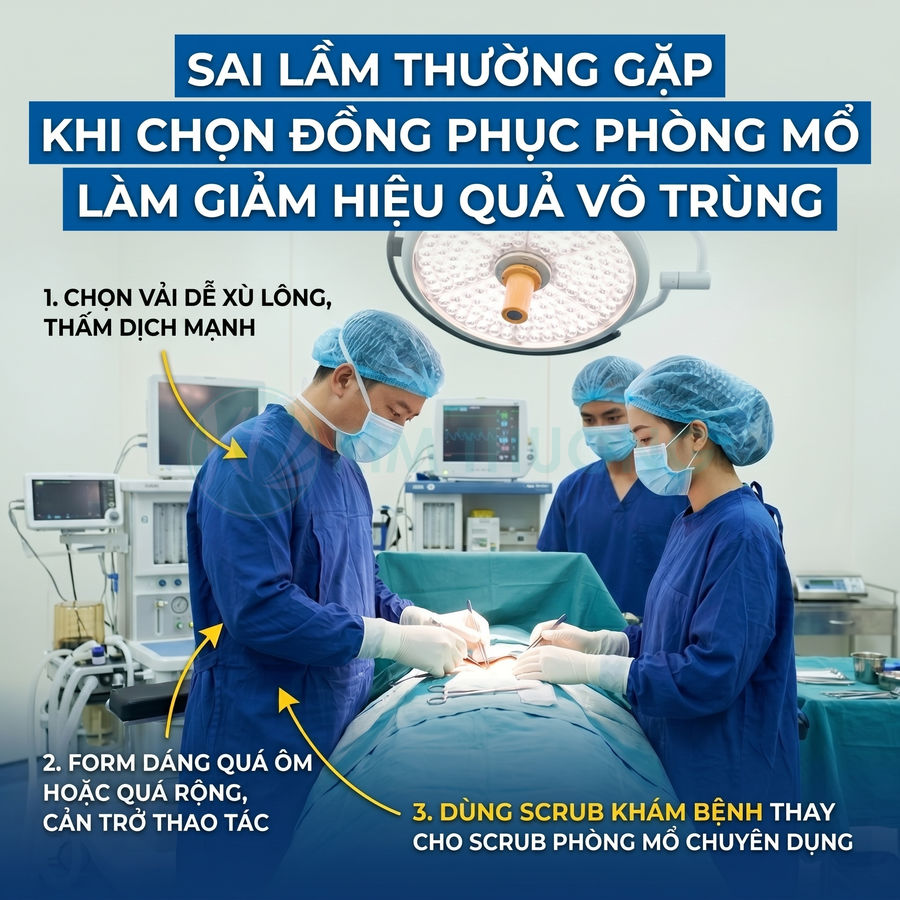
Sai lầm thường gặp khi chọn đồng phục phòng mổ làm giảm hiệu quả vô trùng
Việc sử dụng sai loại scrub và lựa chọn vải, form dáng không phù hợp cho đồng phục phòng mổ làm suy giảm đáng kể hiệu quả vô trùng. Scrub khám bệnh, thường có tỷ lệ cotton cao, dễ xù lông, không chịu được quy trình giặt – hấp – sấy khắt khe, không thể thay thế cho scrub chuyên dụng phòng mổ vốn là một phần của hàng rào vô trùng phối hợp với hệ thống thông khí, áo choàng, khăn trải, găng, mũ. Bên cạnh đó, chọn vải cotton thuần “mát, mềm” nhưng dễ giữ ẩm, giữ bẩn, phát tán sợi, hay thiết kế đồng phục quá ôm hoặc quá rộng đều làm tăng nguy cơ nhiễm bẩn chéo, cản trở thao tác, giảm an toàn người bệnh và hiệu suất làm việc.
 Dùng scrub khám bệnh thay cho scrub phòng mổ
Dùng scrub khám bệnh thay cho scrub phòng mổ
Một sai lầm phổ biến trong nhiều bệnh viện và phòng mổ là sử dụng scrub khám bệnh hoặc đồng phục điều dưỡng thông thường thay thế cho scrub chuyên dụng phòng mổ. Về mặt hình thức, hai loại này có thể khá giống nhau (áo cổ tim, quần lưng thun, chất vải mỏng, màu xanh – xanh dương), nhưng về mặt kỹ thuật kiểm soát nhiễm khuẩn, chúng hoàn toàn khác nhau.
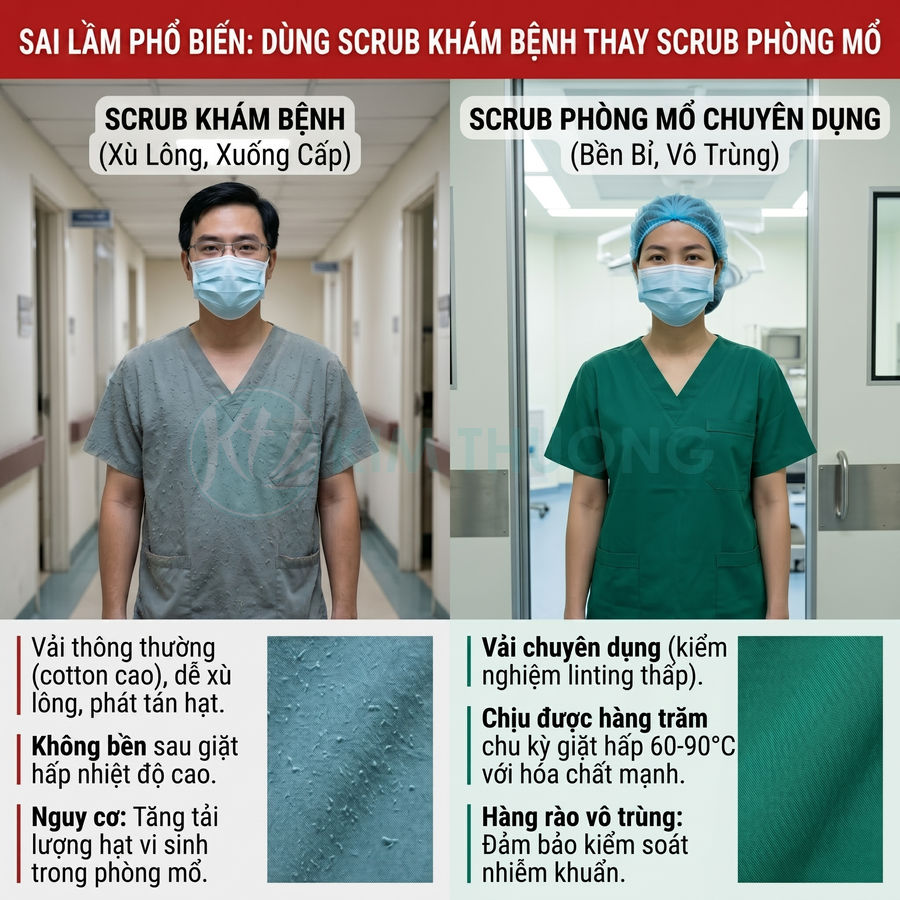
Scrub khám bệnh thường được thiết kế cho môi trường lâm sàng thông thường (phòng khám, khoa nội, ngoại trú), nơi yêu cầu về kiểm soát phát tán hạt, sợi vải và vi sinh không khắt khe như trong phòng mổ. Vải dùng cho scrub khám bệnh thường:
- Có tỷ lệ cotton cao, dễ nhăn, dễ xù lông.
- Không được kiểm nghiệm chặt chẽ về mức độ phát tán sợi vải (linting).
- Không được thiết kế để chịu được số chu kỳ giặt – hấp – sấy ở nhiệt độ cao với hóa chất mạnh.
Trong khi đó, scrub phòng mổ là một phần của hệ thống hàng rào vô trùng, phải phối hợp với:
- Hệ thống thông khí, áp lực dương, lọc HEPA của phòng mổ.
- Áo choàng phẫu thuật, khăn trải, khẩu trang, mũ, găng tay vô trùng.
- Quy trình vệ sinh – khử khuẩn bề mặt và dụng cụ.
Khi dùng scrub khám bệnh thay cho scrub phòng mổ, các nguy cơ chuyên môn có thể xảy ra bao gồm:
- Tăng phát tán sợi vải và hạt bụi vào không khí phòng mổ, làm tăng tải lượng hạt mang vi sinh trong vùng phẫu trường, đặc biệt trong các ca mổ sạch – sạch nhiễm (orthopedic, implant, tim mạch).
- Vải nhanh xuống cấp: xù lông, mỏng, rách, bai dão sau vài chu kỳ giặt – hấp ở 60–90°C, dẫn đến:
- Xuất hiện lỗ thủng nhỏ, đường may hở, làm giảm khả năng che phủ cơ thể.
- Tăng ma sát, bong sợi, tạo thêm nguồn hạt phát tán.
- Không chịu được quy trình khử khuẩn chuẩn: nhiều loại vải thông thường không được thiết kế để:
- Chịu được hóa chất tẩy rửa, khử khuẩn có tính oxy hóa mạnh.
- Đảm bảo độ bền màu, bền sợi sau hàng trăm chu kỳ xử lý.
Về mặt quản lý chất lượng, việc không phân tách rõ ràng giữa scrub khám bệnh và scrub phòng mổ còn gây khó khăn cho:
- Kiểm soát luồng di chuyển đồ vải sạch – bẩn.
- Truy xuất nguồn gốc lô vải, lô may, lô giặt khi có sự cố nhiễm khuẩn.
- Chuẩn hóa quy trình giặt là theo từng nhóm nguy cơ (phòng mổ, hồi sức, nội trú…).
Giải pháp cốt lõi là xây dựng quy định phân loại đồng phục theo khu vực nguy cơ, trong đó scrub phòng mổ phải:
- Được thiết kế, may và kiểm nghiệm riêng, có hồ sơ kỹ thuật rõ ràng.
- Không sử dụng lẫn lộn với scrub khám bệnh, kể cả khi màu sắc và kiểu dáng tương tự.
- Có hệ thống nhận diện (nhãn, mã màu, in dệt) để tránh nhầm lẫn trong phát – thu – giặt.
Chọn vải dễ xù lông, thấm dịch mạnh, khó tiệt khuẩn
Một sai lầm khác thường xuất phát từ ưu tiên cảm giác mặc “mát, mềm, thấm mồ hôi” của nhân viên, dẫn đến lựa chọn vải cotton thuần hoặc cotton tỷ lệ cao cho đồng phục phòng mổ. Về mặt sinh lý học, cotton mang lại cảm giác dễ chịu, nhưng về mặt kiểm soát nhiễm khuẩn, đây là lựa chọn tiềm ẩn nhiều rủi ro.
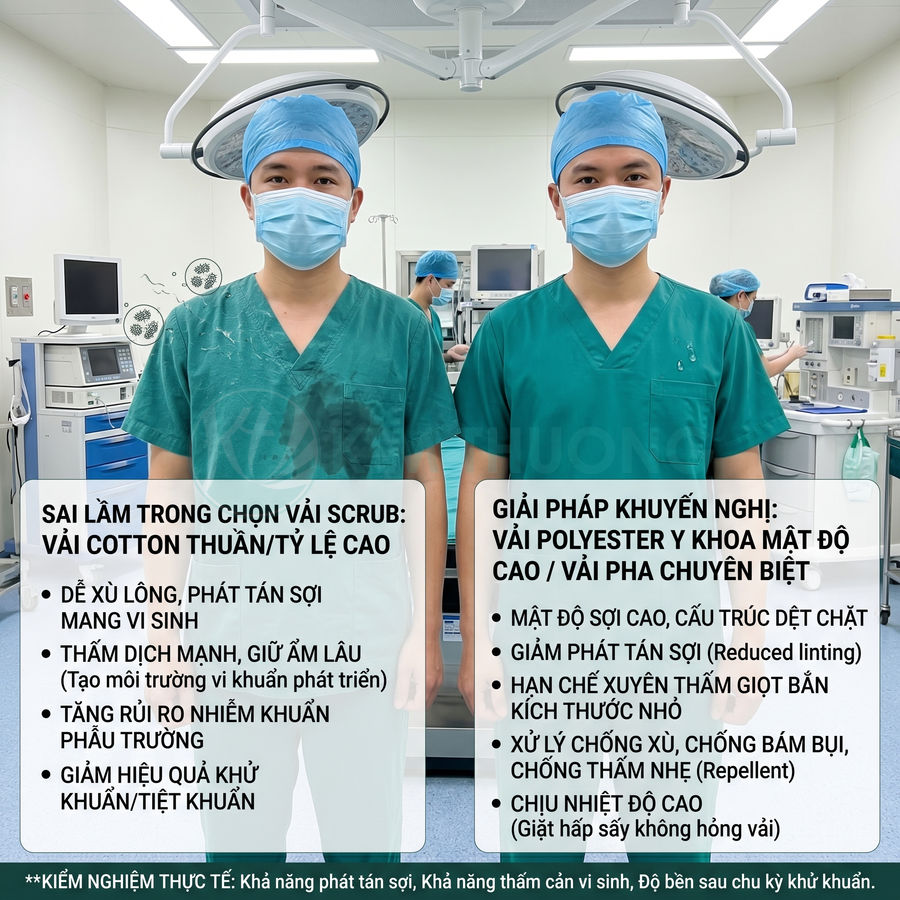
Đặc tính của vải cotton thuần trong bối cảnh phòng mổ:
- Dễ xù lông, phát tán sợi: cấu trúc sợi ngắn, xoắn, khi ma sát (giặt, sấy, cọ xát khi vận động) sẽ bong ra nhiều sợi nhỏ, trở thành hạt mang vi sinh trong không khí.
- Thấm hút dịch rất mạnh: cotton có khả năng hút nước cao, nhanh chóng hút mồ hôi, dịch bắn, hơi ẩm môi trường và giữ lại trong cấu trúc sợi.
- Giữ ẩm lâu: thời gian khô kéo dài, tạo môi trường ẩm ấm thuận lợi cho vi khuẩn, nấm men, nấm mốc phát triển nếu quy trình sấy – bảo quản không tối ưu.
Các rủi ro chuyên môn khi sử dụng vải không phù hợp cho scrub phòng mổ:
- Tăng phát tán sợi vải mang vi khuẩn:
- Sợi cotton bong ra có thể mang theo vi khuẩn thường trú trên da, vi khuẩn môi trường.
- Trong phòng mổ, mỗi hạt bụi – sợi vải đều có thể trở thành “vector” đưa vi sinh đến vùng phẫu trường.
- Giữ dịch máu, dịch cơ thể lâu trên bề mặt vải:
- Dịch bắn lên áo quần dễ thấm sâu, lan rộng, khó quan sát hết bằng mắt thường.
- Trong quá trình thu gom, vận chuyển đồ bẩn, nguy cơ phơi nhiễm cho nhân viên giặt là, kiểm soát nhiễm khuẩn tăng lên.
- Giảm hiệu quả quy trình giặt – khử khuẩn:
- Khi vải giữ ẩm và giữ bẩn sâu, hóa chất và nhiệt khó xuyên thấu đồng đều.
- Cặn protein, máu, dịch cơ thể có thể bám chặt trong sợi, làm giảm hiệu quả khử khuẩn, tiệt khuẩn.
Về lâu dài, việc sử dụng vải cotton thuần còn dẫn đến:
- Tuổi thọ đồ vải ngắn, phải thay mới thường xuyên, tăng chi phí vận hành.
- Biến dạng form sau nhiều lần giặt nóng, làm giảm khả năng che phủ và tính thẩm mỹ.
Giải pháp được khuyến nghị trong thực hành kiểm soát nhiễm khuẩn hiện đại là lựa chọn vải polyester y khoa mật độ cao hoặc vải pha (polyester/cotton, polyester/viscose) được thiết kế chuyên biệt cho môi trường phẫu thuật. Các loại vải này thường có:
- Mật độ sợi cao, cấu trúc dệt chặt, giúp:
- Giảm phát tán sợi, giảm linting.
- Hạn chế sự xuyên thấm của giọt bắn kích thước nhỏ.
- Xử lý hoàn tất bề mặt:
- Chống xù lông, chống bám bụi, giảm ma sát gây bong sợi.
- Chống thấm nhẹ (repellent) với dịch ở mức độ nhất định, giúp dịch bắn không thấm sâu ngay lập tức, tạo thời gian phản ứng an toàn.
- Khả năng chịu giặt – hấp – sấy ở nhiệt độ cao:
- Giữ ổn định kích thước, màu sắc, độ bền cơ học sau hàng trăm chu kỳ.
- Cho phép áp dụng quy trình giặt khử khuẩn chuẩn (nhiệt độ, hóa chất) mà không làm hỏng vải.
Quan trọng hơn, vải dùng cho scrub phòng mổ nên được kiểm nghiệm về:
- Khả năng phát tán sợi (linting test).
- Khả năng thấm – cản vi sinh (bacterial filtration / barrier properties).
- Độ bền sau số chu kỳ giặt – khử khuẩn tiêu chuẩn.
Thiết kế quá ôm hoặc quá rộng gây cản trở thao tác
Bên cạnh yếu tố vải, thiết kế form dáng của đồng phục phòng mổ cũng là yếu tố quan trọng nhưng thường bị xem nhẹ. Nhiều đơn vị chỉ tập trung vào màu sắc, logo, chi phí mà bỏ qua các tiêu chí về ergonomics (công thái học) và an toàn thao tác.

Khi form áo quần quá ôm (slim fit, bó sát):
- Nhân viên khó thực hiện các động tác cần biên độ lớn như:
- Giơ tay cao khi mặc áo choàng, treo dịch truyền.
- Cúi, xoay người, với tay lấy dụng cụ.
- Dễ xảy ra tình trạng:
- Căng đường may ở vai, nách, đáy quần, gây rách, hở.
- Áo bị kéo lên, quần bị tụt xuống khi vận động, làm lộ vùng da hoặc đồ cá nhân bên trong.
- Tăng cảm giác gò bó, khó chịu, đặc biệt trong các ca mổ kéo dài nhiều giờ, dẫn đến:
- Mệt mỏi cơ – xương – khớp (vai, lưng, hông).
- Giảm tập trung, tăng nguy cơ sai sót chuyên môn.
Ngược lại, khi form quá rộng (áo dài, tay áo rộng, ống quần thùng thình):
- Tạo nhiều nếp gấp, vạt áo thừa, dễ:
- Chạm vào bề mặt không vô trùng (bàn máy gây mê, xe tiêm, tay nắm cửa).
- Quệt vào vùng không sạch khi di chuyển trong phòng mổ.
- Dễ vướng vào:
- Dây dẫn máy gây mê, dây monitor, dây hút.
- Cạnh bàn mổ, giá treo dịch, xe dụng cụ.
- Tăng nguy cơ:
- Vấp ngã do ống quần dài, rộng, chạm sàn.
- Làm rơi dụng cụ, kéo lệch dây, ảnh hưởng đến an toàn người bệnh.
Về mặt kiểm soát nhiễm khuẩn, form không phù hợp còn làm tăng:
- Nguy cơ nhiễm bẩn chéo khi vạt áo, tay áo, ống quần chạm vào vùng không sạch rồi tiếp xúc gần phẫu trường.
- Khó khăn khi mặc thêm các lớp bảo hộ khác (áo choàng, tạp dề chì, áo ấm), làm xuất hiện các khoảng hở, nếp gấp khó kiểm soát.
Để tối ưu hiệu quả, khi đặt may hoặc mua đồng phục phòng mổ cần chú ý:
- Thiết kế form theo nguyên tắc công thái học:
- Áo đủ rộng ở vai, ngực, nách để giơ tay, xoay người thoải mái.
- Chiều dài áo vừa phải, không quá dài gây vướng, không quá ngắn gây hở.
- Ống quần suông, gọn, chiều dài phù hợp với loại giày sử dụng trong phòng mổ.
- Thử nghiệm trên nhiều nhóm nhân viên:
- Bác sĩ phẫu thuật, gây mê, điều dưỡng dụng cụ, điều dưỡng chạy ngoài, kỹ thuật viên.
- Đa dạng chiều cao, cân nặng, giới tính để hiệu chỉnh size và form.
- Thu thập phản hồi thực tế sau một giai đoạn sử dụng thử:
- Đánh giá mức độ thoải mái trong ca mổ dài.
- Ghi nhận các tình huống vướng, rách, hở, chạm bẩn.
- Điều chỉnh chi tiết như độ rộng tay áo, vị trí túi, độ cao cạp quần.
Việc thiết kế form phù hợp không chỉ giúp tăng hiệu suất làm việc và giảm mệt mỏi cho nhân viên, mà còn là một phần quan trọng trong chiến lược giảm thiểu nguy cơ nhiễm khuẩn bệnh viện từ những yếu tố tưởng chừng nhỏ nhặt như đồng phục phòng mổ.
FAQ đồng phục phòng mổ đạt chuẩn vô trùng cần những yếu tố gì
Hệ thống câu hỏi thường gặp xoay quanh đồng phục phòng mổ tập trung vào các yếu tố then chốt để đạt chuẩn vô trùng và vận hành an toàn. Trước hết là sự khác biệt chuyên môn giữa đồng phục phòng mổ và scrub điều dưỡng thông thường về chất liệu, thiết kế, quy trình sử dụng nhằm giảm phát tán sợi và vi sinh vật. Màu sắc (xanh lá, xanh dương) được lý giải dựa trên sinh lý thị giác, giúp giảm mỏi mắt, tăng tương phản với mô đỏ và tạo cảm giác chuyên nghiệp, an toàn. Nội dung cũng làm rõ tần suất thay trong ngày theo loại ca mổ, mức độ bẩn; tiêu chí chọn vải chịu giặt hấp lặp lại; lợi ích thiết kế riêng cho ekip gây mê – phẫu thuật; và nguyên tắc quản lý vòng đời, thay mới đồng phục dựa trên số chu kỳ giặt và tình trạng vải thực tế.

Đồng phục phòng mổ khác gì scrub điều dưỡng thông thường?
Đồng phục phòng mổ (OR scrub/OR attire) được thiết kế theo các tiêu chuẩn kiểm soát nhiễm khuẩn nghiêm ngặt, cao hơn đáng kể so với scrub điều dưỡng thông thường dùng ở khoa phòng khác. Sự khác biệt không chỉ ở cảm giác mặc mà còn ở khả năng giảm phát tán hạt, sợi vải, vi sinh vật vào môi trường phòng mổ.
Các điểm khác biệt chuyên môn chính:
- Chất liệu vải chuyên dụng:
- Mật độ sợi cao, cấu trúc dệt chặt giúp giảm tối đa hiện tượng shedding (rụng sợi, xù lông) – một nguồn mang vi khuẩn quan trọng trong phòng mổ.
- Thường là polyester y khoa hoặc pha polyester–cotton/viscose được xử lý hoàn tất đặc biệt (finish chống xù, chống tĩnh điện, có thể kháng khuẩn).
- Được thiết kế để chịu được giặt nhiệt độ cao 60–90°C, sấy nóng, thậm chí hấp tiệt khuẩn mà không biến dạng, không co rút quá mức.
- Độ thấm hút và thoát ẩm được cân bằng: đủ hút mồ hôi nhưng không giữ ẩm lâu, hạn chế tạo môi trường thuận lợi cho vi khuẩn.
- Thiết kế tối ưu cho vô trùng và thao tác phẫu thuật:
- Ít túi ngoài, ít chi tiết thừa để giảm bề mặt tích tụ bụi, vi khuẩn; nếu có túi thường là túi trong, kín, hạn chế sử dụng trong khi mổ.
- Đường may được thiết kế hạn chế gờ nổi, hạn chế chỉ thừa; một số dòng cao cấp dùng đường may giấu hoặc may kép để tăng độ bền khi giặt hấp.
- Form áo quần cho phép biên độ vận động lớn (giơ tay, xoay người, cúi, đứng lâu) mà không kéo căng vùng nách, vai – tránh rách, hở, hoặc làm lộ vùng da.
- Vị trí cổ, tay, gấu quần được tính toán để không chạm sàn, không quệt vào bề mặt không vô trùng khi di chuyển trong phòng mổ.
- Quy trình sử dụng và kiểm soát nhiễm khuẩn:
- Chỉ được sử dụng trong khu vực sạch/tiệt khuẩn của khối phẫu thuật; không được mặc ra ngoài hành lang công cộng, căng-tin, khu ngoại viện.
- Phải thay trước và sau ca mổ, đặc biệt với ekip vô trùng (phẫu thuật viên, điều dưỡng dụng cụ, điều dưỡng vòng trong).
- Được thu gom, phân loại, giặt hấp theo quy trình linen y tế riêng, tách biệt với đồng phục thông thường.
Scrub điều dưỡng thông thường tại các khoa nội, ngoại trú chủ yếu đáp ứng tiêu chí sạch, thoải mái, dễ giặt, không bắt buộc phải đạt các chuẩn cao về kiểm soát phát tán sợi, khả năng chịu giặt hấp lặp lại, hay tích hợp xử lý kháng khuẩn như đồng phục phòng mổ. Vì vậy, việc dùng scrub thường thay cho scrub phòng mổ có thể làm tăng nguy cơ nhiễm khuẩn vết mổ và không phù hợp với các khuyến cáo kiểm soát nhiễm khuẩn hiện đại.
Vì sao phòng mổ ưu tiên màu xanh lá hoặc xanh dương?
Lựa chọn màu xanh lá hoặc xanh dương trong phòng mổ không chỉ là yếu tố thẩm mỹ mà dựa trên các nguyên lý sinh lý thị giác và tâm lý học môi trường. Các lý do chính:
- Giảm mỏi mắt và hiện tượng lưu ảnh:
- Trong phẫu thuật, bác sĩ phải nhìn liên tục vào mô, máu – chủ yếu là các tông đỏ. Võng mạc dễ bị “quá tải” với bước sóng đỏ, gây hiện tượng lưu ảnh (afterimage) và giảm độ nhạy tương phản.
- Màu xanh lá và xanh dương là màu bổ sung của đỏ trên vòng tròn màu, giúp “cân bằng” kích thích võng mạc, làm giảm lưu ảnh đỏ, từ đó tăng độ phân giải chi tiết mô và giảm mỏi mắt trong ca mổ kéo dài.
- Tăng khả năng tập trung và độ tương phản:
- Nền môi trường xanh (rèm, khăn mổ, đồng phục) tạo độ tương phản tốt với màu đỏ của máu và mô, giúp phẫu thuật viên nhận diện ranh giới mô, mạch máu, cấu trúc giải phẫu rõ hơn.
- Màu xanh có xu hướng ít gây kích thích thần kinh hơn các màu nóng, giúp duy trì trạng thái tập trung ổn định, hạn chế stress thị giác.
- Tác động tâm lý tích cực:
- Màu xanh gắn với cảm giác sạch, mát, an toàn, giúp giảm lo âu cho nhân viên y tế khi làm việc trong môi trường áp lực cao.
- Đối với người bệnh, dù thời gian tiếp xúc với phòng mổ ngắn, tông xanh dịu cũng góp phần tạo ấn tượng về một môi trường chuyên nghiệp, kiểm soát tốt, giảm bớt sợ hãi.
Vì các lý do trên, đồng phục phòng mổ, áo choàng phẫu thuật, rèm, khăn mổ, mũ, khẩu trang thường được chuẩn hóa theo các tông xanh khác nhau (xanh lá nhạt, xanh dương nhạt, xanh teal…) để tối ưu hiệu quả thị giác và tâm lý, đồng thời tạo sự đồng bộ trong toàn bộ khối phẫu thuật.
Một ngày cần thay đồng phục phòng mổ bao nhiêu lần?
Số lần thay đồng phục phòng mổ trong ngày phụ thuộc vào số lượng ca mổ, loại phẫu thuật (sạch, sạch–nhiễm, nhiễm, bẩn) và mức độ tiếp xúc với máu, dịch cơ thể. Một số nguyên tắc thực hành an toàn thường được áp dụng:
- Thay scrub sạch trước khi vào ca mổ đầu tiên trong ngày, sau khi đã tắm hoặc vệ sinh cá nhân theo quy định của bệnh viện.
- Thay sau mỗi ca mổ đối với:
- Bác sĩ phẫu thuật chính, phụ mổ.
- Điều dưỡng dụng cụ, điều dưỡng vòng trong.
- Các ca thuộc nhóm nhiễm, bẩn, phẫu thuật mủ, áp-xe, phẫu thuật đường tiêu hóa bẩn, chấn thương nhiễm…
- Thay ngay lập tức nếu:
- Scrub bị dính nhiều máu, dịch, mủ, hoặc chất tiết khác.
- Scrub bị ướt đẫm (do dịch, dung dịch sát khuẩn, nước rửa…), vì môi trường ẩm làm tăng nguy cơ thấm ngược và phát tán vi khuẩn.
- Có rách, thủng, lộ da trong quá trình thao tác.
- Điều dưỡng vòng ngoài, kỹ thuật viên gây mê, kỹ sư thiết bị y tế:
- Có thể thay sau 1–2 ca nếu không tiếp xúc trực tiếp với vùng mổ, không bị bẩn, không dính dịch.
- Dù vậy, vẫn nên thay ít nhất 1 lần/ngày để đảm bảo vệ sinh cá nhân và hạn chế tích tụ vi sinh vật.
Ở các trung tâm phẫu thuật có lưu lượng ca mổ lớn, nhiều nơi áp dụng chính sách “one case – one scrub” cho ekip vô trùng, kết hợp với hệ thống cấp phát scrub tự động và kiểm soát số lượng theo mã nhân viên để đảm bảo tuân thủ và tối ưu chi phí.
Chất liệu nào phù hợp nhất cho giặt hấp tiệt khuẩn liên tục?
Đối với đồng phục phòng mổ, chất liệu phải chịu được chu kỳ giặt hấp lặp lại với tần suất cao mà vẫn giữ được cấu trúc, màu sắc và tính năng kiểm soát nhiễm khuẩn. Lựa chọn phổ biến và phù hợp nhất hiện nay là:
- Vải polyester y khoa mật độ cao:
- Cấu trúc sợi bền, ít hút nước, giúp vải khô nhanh, giảm thời gian sấy, tiết kiệm năng lượng.
- Độ bền cơ học cao, chịu được nhiều chu kỳ giặt ở 60–90°C, sấy nóng, thậm chí hấp ở 121°C (tùy cấu trúc) mà không bị co rút, biến dạng đáng kể.
- Mật độ dệt cao giúp giảm phát tán sợi, hạn chế bụi vải – yếu tố quan trọng trong phòng mổ.
- Vải pha polyester – cotton/viscose chuyên dụng y tế:
- Kết hợp ưu điểm: polyester cho độ bền, chống nhăn; cotton/viscose cho cảm giác mát, thấm hút tốt hơn.
- Được hoàn tất với các xử lý:
- Kháng khuẩn: giảm sự phát triển của vi khuẩn trên bề mặt vải giữa các lần giặt.
- Chống tĩnh điện: hạn chế hút bụi, sợi, giảm nguy cơ tia lửa tĩnh điện trong môi trường có khí gây mê.
- Chống xù lông: duy trì bề mặt vải phẳng, ít shedding sau nhiều chu kỳ giặt.
Vải cotton thuần tuy mềm, mát, thấm hút tốt nhưng không phù hợp cho giặt hấp tiệt khuẩn liên tục vì:
- Dễ co rút, biến dạng sau nhiều lần giặt nóng, làm sai lệch kích cỡ, form áo quần.
- Dễ xù lông, phát tán nhiều sợi vải – nguồn mang vi khuẩn tiềm tàng.
- Giữ ẩm lâu, tạo môi trường thuận lợi cho vi sinh vật nếu quy trình sấy không tối ưu.
Do đó, khi lựa chọn chất liệu cho đồng phục phòng mổ, cần ưu tiên các dòng vải được nhà sản xuất chứng nhận phù hợp cho healthcare, có tài liệu kỹ thuật về số chu kỳ giặt, điều kiện giặt hấp khuyến cáo và các tính năng hoàn tất liên quan đến kiểm soát nhiễm khuẩn.
Có nên thiết kế đồng phục riêng cho ekip gây mê và phẫu thuật không?
Thiết kế đồng phục riêng cho ekip gây mê và ekip phẫu thuật là giải pháp nên áp dụng nếu điều kiện tổ chức và ngân sách cho phép, vì mang lại nhiều lợi ích về vận hành và kiểm soát nhiễm khuẩn.
- Nhận diện nhanh vai trò trong phòng mổ:
- Phân màu hoặc chi tiết nhận diện (viền cổ, logo, ký hiệu) giúp ekip dễ dàng xác định:
- Phẫu thuật viên, phụ mổ.
- Điều dưỡng dụng cụ, điều dưỡng vòng trong.
- Ekip gây mê (bác sĩ gây mê, điều dưỡng gây mê, kỹ thuật viên).
- Hỗ trợ điều phối trong các tình huống khẩn cấp, khi cần gọi đúng người, đúng vai trò trong thời gian ngắn.
- Phân màu hoặc chi tiết nhận diện (viền cổ, logo, ký hiệu) giúp ekip dễ dàng xác định:
- Tối ưu thiết kế theo đặc thù công việc:
- Ekip phẫu thuật:
- Cần form áo quần cho phép vận động tinh vi vùng tay, vai, cổ tay.
- Ưu tiên ít túi, ít chi tiết thừa để giảm bề mặt nhiễm bẩn.
- Thường kết hợp với áo choàng vô trùng dùng một lần hoặc tái sử dụng.
- Ekip gây mê:
- Cần form gọn, ít vướng víu vì phải thao tác với nhiều dây dẫn, ống nội khí quản, monitoring.
- Có thể cần thêm túi trong để mang theo bút, đèn soi nhỏ, dụng cụ chuyên biệt, nhưng vẫn phải đảm bảo không ảnh hưởng đến kiểm soát nhiễm khuẩn.
- Ekip phẫu thuật:
- Tăng tính chuyên nghiệp và tuân thủ khu vực:
- Phân màu theo khu vực (ví dụ: xanh dương cho ekip phẫu thuật, xanh lá cho ekip gây mê) giúp kiểm soát việc di chuyển giữa các vùng sạch – bẩn.
- Logo, ký hiệu khoa/phòng trên đồng phục hỗ trợ quản lý tài sản, tránh thất lạc, dùng sai khu vực.
Dù thiết kế riêng, cả hai nhóm đồng phục vẫn phải tuân thủ các tiêu chuẩn chung về chất liệu, khả năng chịu giặt hấp, hạn chế phát tán sợi, và quy trình sử dụng trong khối phẫu thuật.
Bao lâu nên thay mới đồng phục phòng mổ để đảm bảo chuẩn vô trùng?
Vòng đời đồng phục phòng mổ không chỉ phụ thuộc vào thời gian sử dụng theo năm mà quan trọng hơn là số chu kỳ giặt hấp, cường độ sử dụng và mức độ tuân thủ quy trình giặt. Một số nguyên tắc chuyên môn thường được áp dụng:
- Theo số chu kỳ giặt:
- Mỗi loại vải y khoa đều có khuyến cáo từ nhà sản xuất về số chu kỳ giặt tối đa (ví dụ 80–100, 120–150 chu kỳ) mà vẫn duy trì được tính năng.
- Khi đạt đến ngưỡng này, nên lập kế hoạch thay thế dù bề ngoài vải có thể vẫn còn dùng được, vì:
- Cấu trúc sợi đã suy giảm, tăng nguy cơ rách, thủng.
- Khả năng chống xù, chống phát tán sợi giảm.
- Theo tình trạng thực tế của vải:
- Loại bỏ ngay các bộ có dấu hiệu:
- Vải mỏng, ánh sáng xuyên qua rõ khi soi.
- Xù lông nhiều, bề mặt sần, dễ bám bụi.
- Phai màu nặng, loang lổ – dấu hiệu của lão hóa sợi.
- Rách, sờn đường may, bung chỉ, đặc biệt ở vùng nách, đáy quần, gấu quần.
- Loại bỏ ngay các bộ có dấu hiệu:
- Theo đánh giá định kỳ có hệ thống:
- Thiết lập quy trình kiểm tra chất lượng đồng phục theo quý hoặc nửa năm, có checklist đánh giá:
- Độ bền vải, độ phẳng bề mặt.
- Mức độ phai màu, biến dạng form.
- Tỷ lệ hư hỏng sau mỗi chu kỳ giặt.
- Dựa trên kết quả, phân loại:
- Nhóm đạt chuẩn tiếp tục dùng trong phòng mổ.
- Nhóm xuống cấp nhẹ có thể điều chuyển sang khu vực ít yêu cầu vô trùng hơn (nếu quy định cho phép).
- Nhóm không đạt chuẩn phải loại bỏ khỏi hệ thống phòng mổ.
- Thiết lập quy trình kiểm tra chất lượng đồng phục theo quý hoặc nửa năm, có checklist đánh giá:
Quản lý vòng đời đồng phục phòng mổ một cách chủ động, có số liệu (số chu kỳ giặt, tỷ lệ hư hỏng, chi phí thay thế) giúp bệnh viện duy trì chuẩn vô trùng ổn định, đồng thời tối ưu chi phí vận hành, tránh tình trạng sử dụng kéo dài các bộ scrub đã xuống cấp, tiềm ẩn nguy cơ nhiễm khuẩn vết mổ và sự cố an toàn người bệnh.






.png)
















